| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
20. ЭП (Эстроген-прогестиновые) лекарства
Возмутительная и печальная история
У Салмы возникли подозрения, что она опять беременна. Ее муж предложил ей поехать в ближайшую клинику в Карачи, Пакистане. Врач прописал ей курс эстроген-прогестиновых (ЭП) таблеток в качестве теста на наличие беременности и велел прийти через пять дней. Когда женщина пришла еще раз, врач подтвердил, что она беременна. Спустя несколько месяцев она проснулась среди ночи от боли и была срочно доставлена в родильный дом. У Салмы родился ребёнок – девочка без глаз. [1]
Филиппинка Мерси также подозревала, что забеременела. Она пошла к своему врачу, который сделал ей инъекцию ЭП препарата Гинекозида. Она приходила еще два раза, и каждый раз врач делал ей инъекцию. После третьего визита он подтвердил, что Мерси беременна. Позже она родила мальчика с деформированной стопой. [2]
Использование ЭП препаратов с высокой дозировкой (они содержат около 0,05 миллиграммов эстрогена и 10 или более миллиграммов прогестагена) в качестве пробы на беременность было популярно во многих развивающихся странах. Эта процедура обманчиво проста. ЭП лекарства с высокой дозировкой были впервые введены в практику в 1950-х гг. для упорядочивания менструального цикла, так как считалось, что они вызывают менструацию у женщин, у которых она задерживается и которые не беременны. Таким образом, если у женщины после приема ЭП лекарств не начинались месячные, считалось, что она беременна. Проблема была в том, что ЭП лекарства с высокой дозировкой являются ненадежным и небезопасным тестом на наличие беременности. Исследование, опубликованное в International Journal of Gynaecology and Obstetrics в 1976 г., показало, что результат теста был ложноположительным у примерно одной пятой всех женщин [3].
Вредные воздействия ЭП препаратов на плод были выявлены в 1967 г. в исследовании др. Изабель Гал [Isabel Gal] и ее коллег [4]. В течение следующих 10 лет не прекращался поток сообщений об опасностях использования этих препаратов [5]. Самопроизвольные аборты, рождение мертвых детей, пороки развития у новорожденных и возможные отдаленные последствия (например, риск развития рака у детей) – вот некоторые опасности назначения половых гормонов в больших дозах на ранней стадии развития плода.
Эти данные побудили правительства некоторых стран полностью запретить использование ЭП препаратов с высокой дозировкой или не разрешать их использование в качестве теста на наличие беременности. Они были изъяты в Норвегии и Швеции в 1970 г.; в Финляндии – в 1974 г.; в Дании – в 1974 г.; в США и Австралии – в 1975 г.; в Великобритании – в 1977 г.; в Австрии, Бельгии и Италии – в 1978 г.; в Греции – в 1980 г. Их импорт был запрещен в Сингапуре в 1978 г., они были изъяты в Новой Зеландии, запрещены в Таиланде, не получили одобрения на использование и продажу в Венесуэле, их не разрешили рекламировать для тестирования на наличие беременности в Южной Африке, и они не рекомендованы для использования в Саудовской Аравии. В Германии было отозвано показание ЭП препаратов с высокой дозировкой для использования при лечении вторичной аменореи (отсутствие менструаций) [6].
В США Управление по контролю пищевых и лекарственных продуктов заявило, что эти продукты были изъяты как средства тестирования на беременность, так как “не имелось доказательств безопасности такого использования на фоне их потенциальной опасности при беременности, и с учетом наличия достоверных альтернативных средств” [7]. Управление сформулировало свою позицию в выводе, что “нет оснований для использования прогестагена и эстрогена при угрожающем аборте или в качестве теста на наличие беременности” [8]. Американская Медицинская Ассоциация характеризует гормональные тесты на беременность как “устаревшие” [9].
В 1981 г. Всемирная Организация Здравоохранения (ВОЗ) рекомендовала положить конец использованию ЭП препаратов с высокой дозировкой во время беременности. ВОЗ заявила, что эти продукты ненадежны в качестве теста на наличие беременности, и невозможно гарантировать, что они не повредят плоду. Кроме того, на рынке имелась более безопасная альтернатива – проба мочи [10].
Легкий аборт?
Другая сторона мифа, сложившегося вокруг ЭП препаратов с высокой дозировкой, это убеждение, что их можно использовать для прерывания беременности, хотя ни одна из фирм не рекламировала эти продукты для этой цели. Признанный побочный эффект ЭП лекарств с высокой дозировкой – самопроизвольный аборт. Обнаружилось, что не менее 10% женщин, применявших ЭП препараты с высокой дозировкой в качестве теста на беременность, перенесли самопроизвольный аборт [11]. К сожалению, многие женщины использовали этот “побочный эффект” не по назначению – для того, чтобы спровоцировать аборт, что в случае неудачи приводит к трагическим результатам, а такие случаи происходят часто. В Мадрасе, Индия, одно исследование 52 матерей, у которых родились дети с врожденными дефектами развития, показало, что 31% из них принимали гормональные препараты в ранние сроки беременности, часто в попытке ее прервать [12].
В начале 1980 гг. исследования в таких странах, как Индия, Перу, Чили и Филиппины показали, что использования ЭП препаратов для прерывания беременности было растущей тенденцией [13]. Как прокомментировал этот факт один исследователь в Перу,
«Одним из наиболее тревожных примеров опасного использования лекарств, с которыми я сталкивался, это использование инъекций (главным образом эстроген-прогестиновых комбинированных препаратов), исходя из ошибочного представления, что они прервут нежелательную беременность. Из наблюдений в аптеках, разговоров с работниками здравоохранения и бесед, проведенных в некоторых из беднейших районов перуанского города Чимботе, я вынес мнение, что их использование в Латинской Америке широко распространено среди бедного населения.» [14]
В Индии исследователи утверждали, что в 1980 г. ЭП препараты с высокой дозировкой использовались с “намерением вызвать аборт” – в некоторых случаях успешно. Из их комментариев следовало, что “эти гормоны легко доступны для пациенток, желающих прервать беременность, и не имеют ограничений” [15].
Нарушения менструального цикла
ЭП препараты с высокой дозировкой по-прежнему используются в качестве лечения при нарушениях менструального цикла, но даже это показание весьма сомнительно. В 1981 г. ВОЗ указала, что неразумно использовать эти продукты в качестве лечения при пропущенных менструациях: “У женщин, которые не беременны, использование гормонов только еще дольше задержит менструацию [16].”
По словам др. Стивена Френкса [Stephen Franks], старшего преподавателя репродуктивной эндокринологии в медицинском колледже при больнице Св. Марии в Лондоне, “нет оснований для использования этих лекарств при аменорее, нерегулярных менструальных циклах и других гинекологических нарушениях” [17].
Помимо беременности, среди причин аменореи могут быть менопауза, кормление грудью, недостаточность жировой клетчатки в организме, несбалансированное питание или недоедание, соблюдение диеты для похудения, интенсивные спортивные тренировки, предшествующее использование гормональных контрацептивов, стресс, дисбаланс гормонов, врожденные пороки, опухоль или болезнь [18]. Следует прежде всего выявить эту конкретную причину и попытаться на нее воздействовать. Вряд ли для этого будет нужна гормональная терапия; если же она потребуется, предпочтительнее гормоны с низкой дозировкой [19]. В развивающихся странах одними из самых типичных причин вторичной аменореи являются недостаточное питание или основное заболевание.
Время действовать
Уже свыше 25 лет известно, какие опасности несут в себе ЭП препараты с высокой дозировкой. Тем не менее изъятие этих продуктов было особенно медленным. Практически все ЭП препараты с высокой дозировкой сейчас продаются в развивающихся странах, где эти продукты не запрещены. Одно пакистанское издание назвало эту ситуацию “возмутительной и печальной историей о стремлении к наживе транснациональных фармацевтичеких компаний, невежестве наших врачей и апатии властей” [20]. Шестилетняя борьба в Индии, направленная на то, чтобы были изъяты ЭП препараты с высокой дозировкой, является еще одной иллюстрацией нежелания фирм действовать без промедления (см. вставку).
| Изъятие ЭП препаратов с высокой дозировкой в Индии
В июне 1982 г., по совету индийского Совета медицинских исследований, Главный инспектор Индии по медикаментам издал постановление о запрете всех ЭП лекарств с высокой дозировкой, согласно которому их производство должно было прекратиться с конца 1982 г., а продажа – с конца июня 1983 г. Очень скоро три фирмы – Unichem, Nicholas и Organon – обратились с исками в суды Бомбея и Калькутты о приостановлении этого постановления до принятия судебного решения. Федерация ассоциаций акушерок и гинекологов, а также организация фирм-изготовителей фармацевтических продуктов Индии также выступили с протестом против запрета. В январе 1983 г. был вынесен судебный приказ о приостановлении запрета, и лицензии на продукт были продлены в судебном порядке на два года. Приказ о приостановлении был продлен вторично, пока этот вопрос обсуждался в Верховном Суде. Наконец, в ноябре 1986 г. Суд обязал Главного Инспектора провести открытые слушания для обсуждения вопроса: оставить ли на рынке все эстроген-прогестиновые продукты, включая оральные контрацептивы с низкой дозировкой. Распространение дискуссии на продукты, которые были безусловно полезными, только осложнило все дело. Состоялось 4 открытых слушания – в Мадрасе, Дели, Калькутте и Бомбее, хотя о них было объявлено с большим опозданием и недостаточно широко. Это затруднило подготовку к слушаниям таких организаций, как индийская добровольная Ассоциация здравоохранения и Всеиндийская сеть действий в области медикаментов (обе они проводили активные кампании за отмену этих препаратов). Тем не менее они смогли представить значительное количество данных со всего мира, свидетельствующих о том, что в этих препаратах нет необходимости. Основным аргументом фармацевтической промышленности на слушаниях было то, что эти продукты безусловно не должны использоваться при беременности, но они являются полезными средствами для лечения гинекологических заболеваний у небеременных женщин. Фирмы убеждали, что если и происходило злоупотребление этими продуктами (т.е. если их принимали беременные женщины), то производителей в этом нельзя было винить, как нельзя было и наказывать, запрещая продавать предположительно полезный продукт. Профессор клинической фармакологии Ньюкаслского университета в Великобритании Майкл Роулинз, выступая с показаниями на слушаниях, прямо сказал, как его “тревожит, что индийская фармацевтическая промышленность упорствует в соем желании сохранить свой рынок эстроген-прогестиновых продуктов с высокой дозировкой”. В конце концов, 15 июня 1988 г., спустя почти год после заключительного открытого слушания, Главный Инспектор объявил о вступлении в силу запрета на ЭП лекарства с высокой дозировкой. Источник: Silverman, M., Lydecker, M. and Lee, P.R., Bad Medicine: the prescription drug industry in the Third World, Stanford, Stanford University Press, 1992, pp110-24. |
Согласно оценкам, в 1980-ые годы в Индии ежегодно 180000 женщин использовали ЭП препараты с высокой дозировкой. В середине 1980-ых гг. одна из 20 индийских женщин старше 15 лет использовала такие препараты не реже одного раза в год. В более чем 75% аптек в Куско, Перу, можно было без рецепта купить ЭП препараты с высокой дозировкой. Другими странами, в которых отмечалось широкомасштабное использование этих лекарств, были Малайзия, Индонезия, Колумбия, Бразилия и Чили [21].
В марте 1987 г. после непрекращающегося давления групп защиты общественных интересов германская фирма Schering, наконец, изъяла с мирового рынка Куморит – лидер среди ЭП препаратов с высокой дозировкой. Голландская фирма Organon в январе 1988 г. изъяла пероральную форму Менстрогена – второго после Куморита продукта, опять же после значительного давления [22]. (На рынке по-прежнему имеется инъекционная форма.)
Полезно взглянуть на эти изъятия с исторической перспективы. Первое недвусмысленное предупреждение о риске этих лекарств для нерожденного ребёнка появилось в 1967 г. Потребовалось более 20 лет, чтобы во всем мире были изъяты два ведущих фирменных продукта. И это несмотря на то, что Менстроген был изъят с рынка Великобритании в марте 1975 г., а аналог Куморита был изъят в Великобритании в 1978 г., а в Германии – в 1980 г. Тем не менее есть данные, что похожие продукты по-прежнему используются во многих странах.
На Среднем Востоке в декабре 1990 г. продукт фирмы Orion Дивина (2 мг эстрадиола и 10 мг медроксипрогестерона) имел в числе показаний “аменорею”, препарат фирмы Medimpex Лимованил (2,5 мг эстрадиола и 12,5 мг прогестерона) был показан при “первичной и вторичной аменорее… привычных выкидышах” [23]. Также в 1990 г. в Пакистане Гинекозид фирмы Efroze (5 мг метилэстренолона и 0,3 мг метилэстрадиола) рекомендовался при “вторичной аменорее”; Менстроген фирмы Organon (0,02 мг этинилэстрадиола и 12,5 мг прогестерона) был показан при “отдельных случаях первичной и вторичной аменореи”; Пенорит фирмы Sami (10 мг норэтистерона и 0,02 мг этинилэстрадиола) содержал показание “вторичная кратковременная аменорея” [24].
Проблема частично заключается в нежелании фирм признавать уже подтвержденный риск этих лекарств – риск без какой-либо очевидной пользы. В 1988 г. К. Клийн [K. Klijn], старший управляющий фирмы Organon, заявил, что ЭП препарат с высокой дозировкой его фирмы – инъекционный Менстроген – “не несет риска для матери или плода; активными ингредиентами продукта являются природные гормоны, и нет убедительных доказательств их тератологического или вирилизирующего воздействия” [25].
До тех пор, пока эти лекарства будут находиться на рынке без необходимых предупреждений или мер контроля за их использованием, тысячи женщин и их нерожденных детей подвергаются ненужной опасности. Как утверждает М. Д. Роулинз [M.D.Rawlins], профессор клинической фармакологии Ньюкаслского университета в Великобритании, “научных или клинических обоснований для продолжающегося использования этих продуктов не имеется” [26].
Рекомендации к действию
Правительствам следует:
- запретить все ЭП препараты с высокой активностью, немедленно;
- обеспечить наличие альтернативных форм тестирования на беременность и пропагандировать их использование;
- широко освещать те опасности, которыми грозит использование любых лекарств во время беременности;
- обеспечить доступ к простым, легальным, недорогим абортам, чтобы ликвидировать спрос на аборты путем самостоятельного применения в этих целях опасных продуктов.
Источники
- Anon., “The untold story”, Herald (Pakistan), Sept 1982.
- Marcelis, С. and Shiva, M.,”EP drugs: unsafe by any name”, in: McDonnell, K. (ed.), Adverse Effects: Women and the Pharmaceutical Industry, Penang, IOCU, 1986, pp11-26.
- Salam, D.V., et al, “Estrogen-progesterone withdrawal bleeding in diagnosis of early pregnancy”, International Journal of Gynaecology and Obstetrics, Vol 14, 1976, pp348-53.
- Gal, I., et al, “Hormonal pregnancy tests and congenital malformations”, Nature, Vol 216, 1967, p83.
- See, for example: Levy, E.P., Cohen, A. and Eraser, F.C., “Hormone treatment during pregnancy and congenital heart defects”, Lancet, 1973 (I), p611;
Janench, D.T.,Piper,J.M. and Glebatis, D.M., “Oral contraceptives and congenital limb-reduction defects”, New England Journal of Medicine, Vol 291, 1974, pp697-700;
Nora, A.H. and Nora, J.J., “A syndrome of multiple congenital anomalies associated with teratogenic exposure”, Archives of Environmental Health, Vol 30, 1975, pp17-21;
Hellstrom, В., Lindsten, J. and Nilsson, K., “Prenatal sex hormone exposure and congenital limb-reduction defects”, Lancet, 1976 (II), p373;
Heinonen, O.P., Slone, D., et al, “Cardiovascular birth defects and antenatal exposure to female sex hormones”, New England Journal of Medicine, Vol 296, 1977, pp67-70;
Janerich, J.T., Dugan, J.M., et al, “Congenital heart disease and prenatal exposure to exogenous sex hormones”, British Medical Journal, 1977, pp1058-60;
Nora, J.J., Nora, A.H., et al, “Exogenous progestogen and estrogen implicated in birth defects”, Journal of the American Medical Association, Vol 240, 1978, pp837-43. - United Nations, Consolidated List of Products Whose Consumption and/or Sale Have Been Banned, Withdrawn, Severely Restricted or Not Approved by Governments, 2nd issue, Doc No ST/ESA/192, New York,1987,pp111-12;
Marcelis and Shiva, op cit, pp11-26;
Gal, I., Teratological Adverse Drug Effects: Review of Evidence Implicating Hormonal Pregnancy Tests,(mimeo) submitted to UK Department of Health and Social Services, 1978/9, p3. - United Nations, op cit, pp112.
- Silverman, M., Lydecker, M. and Lee, P.R., Bad Medicine: the prescription drug industry in the Third World, Stanford, Stanford University Press, 1992, p112.
- AMA, Drug Evaluations, Philadelphia, W.B., Saunders Co.,(6th edn) 1986, p700.
- WHO, The Effect of Female Sex Hormones on fetal Development and Infant Health, Technical Report Series, No 657, Geneva, 1981.
- Marcelis and Shiva, op cit, pp11-26.
- Voluntary Health Association of India (VHAI), The Case Against EP Forte, New Delhi, 1983, p1.
- Wolffers, I., Hardon, A. and Janssen, J., Marketing Fertility: Women, Menstruation and the Pharmaceutical Industry, Amsterdam, WEMOS International Group on Women and Pharmaceuticals, 1989, p28.
- Melrose, D., Report on Research and Networking Visit to Latin America, The Hague, HAI, 1983,
pp9-10. - Palaniappan, B. and Poorva Devi, V., “Hormones for withdrawal bleeding”, Journal of the Indian Medical Association, Vol 74, No 4, 18 Feb 1980, p69.
- WHO, op cit.
- Silverman, et al, op cit, p117.
- Phillips, A., Rakusen, J. (eds) and the Boston Women’s Health Collective, The Neva Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, p510.
- Wolffers, et al, op cit, p25.
- Anon., Herald, op cit.
- Wolffers, et al, op cit, pp45-50.
- Ibid, pp32 and 44.
- MIMS Middle East, Vol 21, No 6, Dec 1990, pp81-2.
- Qureshi,A.H. (ed.), Quick Index of Medical Preparations, Vol 22,No 1 and 2, Mar-Aug 1990, pp71-2.
- MaLAM, Newsletter, Sep 1988, p1.
- Silverman, et al, op cit, p118.
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
21. Контрацептивные средства
В чьих руках контроль?
«Бремя заболеваний, связанных с репродуктивной функцией, распределяется между полами очень неравномерно: основная тяжесть его ложится на женщин. К примеру, только женщины подвергают свое здоровье риску, связанному с беременностью и родами. Большинство болезней, передающихся половым путем (БППП) имеют более серьезные последствия (симптомы и состояния) для женщин, чем для мужчин… В три раза больше женщин, чем мужчин, пользуются контрацептивными средствами, и из всех имеющихся альтернатив те методы, что применяют женщины, несут в себе больше потенциальных опасностей для здоровья.» [1]
Подсчитано, что 381 млн. людей в развивающихся странах пользуются каким-либо видом контрацепции, чтобы избежать беременности [2].” Наиболее распространенным в мире методом является стерилизация женщин, а наиболее широко используемым обратимым методом – внутриматочные средства (ВМС) [3]. В таблице 21.2 указано примерное количество людей во всем мире, использующих различные методы контрацепции; а на рис. 21.1 дается схема практики использования этих методов в мире и в различных регионах.
Таблица 21.1.
Количество людей в мире, использующих различные методы контрацепции (1980-е годы)
| Метод | Количество пользователей (млн.человек) |
| Стерилизация | 182 |
| мужчины | 42 |
| женщины | 140 |
| Гормональные контрацептивные средства | 70,5 |
| оральные | 63 |
| инъекции | 6 |
| имплантаты | 1,5 |
| ВМС | 80* |
| Презервативы | 40 |
| Другие механические методы | 8 |
| Естественные методы регулирования рождаемости | 32 |
| Незавершенный половой акт | 32 |
* почти 60 млн. Использующих ВМС проживают в Китайской Народной республике
Источники:
- Anon., “Vasectomy: New Opportunities”, Population Reports, Series D, No 5, Vol XX, No 1, Mar 1992.
- Finger, W.R., “Using oral contraceptives correctly: progress on package instructions”, Network, Vol 12, No 2, Sep 1991, pp14-17 and 27.
- WHO, Injectable Contraceptives, Geneva, WHO, 1990, p2.
- Mintzes, В., Harden, A. and Hanhart, J. (eds), Norplant: Under her Skin, Amsterdam, Women’s Health Action Foundation and WEMOS, 1993.
- Farley, T.M.M., Rosenberg, M.J., et al, “Intrauterine devices and pelvic inflammatory diseases an international perspective”, Lancet, Vol 339, No 8796, 28 Mar 1992, pp785-8.
- Bounds, W., “Male and female barrier contraceptive methods”, chapter 10 in: Filshie, M. and Guillebaud, J. (eds), Contraception: Science and Practice, London, Butterworth-Heinemann, 1989, pp172-202.
- Diczfalusy, E., “Contraceptive prevalence, reproductive health and our common future”, Contraception, Vol 43, No 3, Mar 1991, pp201-27.
Тем не менее недостаточный доступ к методам регулирования рождаемости имеет огромные масштабы: “более 500 млн. замужних женщин в настоящее время желают получить доступ к методам регулирования рождаемости, но не могут получить те, которые отвечали бы их потребностям.” [4]
Рисунок 21.1.
Доля (в %) различных методов контрацепции, использовавшихся в 1980-х гг.
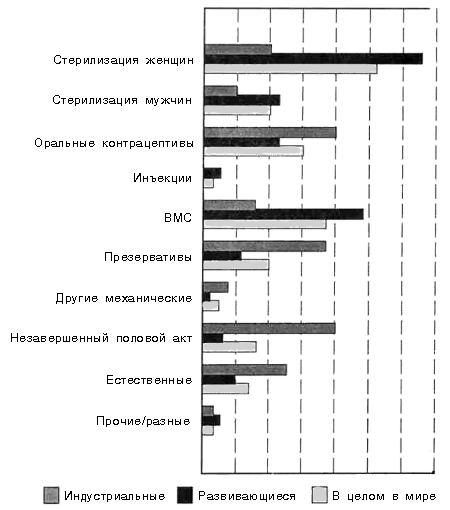
Источник: Fathalla, M.F., “Reproductive health in the world: two decades of progress and challenge ahead”, in Khanna, J., van Look, P.F.A. and Griffin, P.D. (eds), Reproductive Health: a Key to a Brighter Future, Geneva, WHO, 1992, p7.
Хотя имеются различные виды контрацепции, для большинства женщин выбор обычно весьма ограничен. Одна незамужняя двадцатилетняя женщина сказала так: “Как бы я хотела, чтобы нашли какой-нибудь иной способ… Я ощущаю, что проблемы возникают, что бы вы ни использовали, и у меня не такой уж большой выбор, кроме как прекратить половую жизнь…на что я пока не согласна [5].”
Выбор становится еще более ограниченным, если медицинский работник не назначает определенные виды контрацепции, или не считает, что определенные методы подходят конкретной женщине. Дона Летбридж [Dona Lethbridge], исследовавшая мнения женщин об использовании противозачаточных средств, описывает, что испытала одна женщина, которая хотела перейти от ВМС на диафрагму: “Когда я пошла к врачу, чтобы извлечь ВМС, он отказался это сделать и сказал, что тогда я просто опять забеременею. Так что мне пришлось пойти к другому врачу, и она его извлекла [6].”
Возможность сделать безопасный легальный аборт является важным компонентом стратегии регулирования рождаемости. Ежегодно в мире делается не менее 50 млн. абортов, многие из них – нелегально [7]. По оценке Всемирной Организации Здравоохранения (ВОЗ), в развивающихся странах небезопасные аборты являются причиной до 200 тысячи случаев материнской смертности ежегодно [8].
Выбор методов
При выборе подходящего метода контрацепции учитываются несколько переменных величин, включая возраст, здоровье, интенсивность половой жизни и цель контрацепции – предотвращение и отсрочка беременности. Эти переменные со временем изменяются, значит, необходимо иметь широкий спектр методов контрацепции в любое время для любых условий. В рамке приводятся некоторые вопросы, которые могут помочь в выборе метода контрацепции.
| Выбор метода
Вопросы, которые должна учесть женщина перед тем, как выбрать метод контрацепции:
Источник: Berer, М., “Controception”, chapter 15 in: Phillips, A., Rokusen, J. (eds) and the Boston Women’s Health Collective, The-New Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, p277. |
Основополагающими при принятии такого решение являются вопросы эффективности, безопасности, стоимости и – все чаще – учитывается, защищает ли данный метод от болезней, передающихся половым путем (БППП), и вируса иммунодефицита человека (ВИЧ). Таблица 21.2 дает сравнение различных методов с учетом эффективности, безопасности и защиты от БППП.
Таблица 21.2. Сравнение некоторых методов контрацепции
| Метод | Показатель беременности на 100 женщин1 |
Риск побочных эффектов | Защищает от БППП/ВИЧ? |
| Стерилизация | |||
| мужчин | 0-0,2 | низкий | нет |
| женщин | 0-0,5 | средний | нет |
| Оральные контрацептивы | |||
| комбинированные препараты |
0,2-7 | средний | нет |
| моногормональные прогестагеновые |
0,3-5 | средний | нет |
| Инъекции | менее 12 | средний-высокий5 | нет6 |
| Имплантаты | 0,3-1,433 | средний-высокий5 | нет6 |
| ВМС | 0,3-9 | высокий | нет7 |
| Диафрагма | 2-20 | низкий | да/нет8 |
| Презерватив | 2-20 | низкий | да |
| Губка | 9-27 | низкий | да/нет8 |
| Спермициды | 4-30 | низкий | да/нет |
| Прерывание полового акта | 5-20 | – | нет |
| Ритмический | 25-30 | – | нет |
| Определение времени овуляции | 3-25 | – | нет |
| Грудное вскармливание4 | 24 | – | нет |
Примечания:
- Значительные отличия в показателях нежелательной беременности для некоторых методов отражают различия в последовательности и тщательности использования данного метода.
- Низкие показатели беременности при использовании инъекций зависят от последовательности в применении данного метода; такой уровень больше характерен для клинических испытаний, чем для реальных условий.
- Показатели беременности при использовании имплантатов выше этих значений у женщин, чей вес превышает 70 кг.
- Грудное вскармливание имеет важное значение в оптимизации интервалов между родами и регулировании фертильности во многих регионах, и дает показатель беременности менее 2 случаев на 100 женщин в течение первых шести месяцев при условии, что ребёнок почти полностью вскармливается молоком матери, и что у матери не возобновились менструации.
- Нет полной уверенности в долгосрочной безопасности инъекций и имплантатов; к тому же любые неблагоприятные воздействия могут продолжаться во время всего срока эффективности инъекции или до того, как будет извлечен имплантат.
- Инъекции и имплантаты могут увеличить риск передачи БИЧ, если используется нестерипьный инструментарий.
- Использование ВМС является вероятным фактором риска для некоторых БППП.
- Диафрагма и некоторые другие механические методы снижают риск передачи БППП, но не влияют на передачу ВИЧ.
Источники: GuiHebaud, J., Contraception: your questions answered, London, Churchill Livingstone, (revised edn) 1991, pp8 and 201; WHO, Injectable Contraceptives, Geneva, WHO, 1990, p20; Anon., “Breastfeeding as a family planning method”, Lancet, 19 Nov 1988, pp1204-5; Henry, J. (ed.), The British Medical Association Guide to Medicines & Drugs, London, Dorling Kindersley, (2nd edn) 1991, p157; Веrеr, М., “Contraception”, chapter 15 in: Phillips, A., Rakusen, J. (eds) and the Boston Women’s Health Collective, The New Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, pp271-308.
БЕЗОПАСНОСТЬ
Безопасность – один из более трудных факторов для оценки. Как указывает британский гинеколог др. Джон Гилбод [John Guillebaud], при выборе метода контрацепции важно избежать вреда для здоровья, “Когда пытаешься найти метод регулирования рождаемости, следует учитывать, что происходит вмешательство в нормальный процесс жизнедеятельности организма, и подходить к этому особенно осторожно. Этот метод будут использовать изначально здоровые женщины или мужчины, и он не должен вредить их здоровью; с другой стороны, он может использоваться уже нездоровыми людьми и не должен усугублять их состояние [9].”
Необходимо помнить, что все формы контрацепции несут в себе определенный риск. Беспокойство по поводу безопасности ОК и других гормональных контрацептивов поднимает вопрос об этичности назначения сильнодейстующего гормона миллионам здоровых женщин. Появившееся в 1977 г. сообщение о повышенном риске тромбозов у женщин, принимавших ОК (особенно – у курящих), привело к отказу некоторых женщин использовать ОК. В двух сообщениях в 1980-ых годах отмечалась связь ОК и повышенного риска рака молочной железы и шейки матки, что обусловило переход многих женщин на ВМС, несмотря на многочисленные сообщения о побочных действиях этого метода. Для многих женщин использование ВМС может и не быть обратимым методом контрацепции. Женщины с ВМС подвергаются в 2-5 раз более высокому риску воспалительных заболеваний тазовых органов (ВЗТО), чем женщины, не пользующиеся контрацептивными средствами. Для нерожавших женщин этот риск при использовании ВМС может быть в два раза выше. Образование рубцов и закупорка маточных труб в результате ВЗТО сейчас считаются основной предотвратимой причиной женского бесплодия [10].
Инъекционные контрацептивы более длительного действия могут привести к нарушению менструального кровотечения, которое журнал The Lancet определил как “менструальный хаос”. Нарушения менструального цикла также является проблемой при использовании имплантатов; долгосрочная безопасность обоих этих методов пока что не установлена. Также возможны врожденные пороки развития, если наступает беременность или если женщина уже была беременна на момент использования этого метода.
Все большую популярность приобретают механические методы контрацепции, у которых мало физических неблагоприятных эффектов. Однако эти методы не всегда так же эффективны, как гормональные. Альтернативой гормонам или механическим методам являются естественные методы контрацепции. Наиболее распространенные из них – ритмический метод и прерывание полового акта – являются наименее эффективными. В качестве показателей овуляции можно определять вязкость слизи, выделяемой шейкой матки, и/или базальную температуру ранним утром. Это дает лучший эффект, чем ритмический метод или прерывание полового акта, хотя требуется предварительное обучение и последовательное наблюдение.
Метод стерилизации эффективен, но необратим, и подобно всем хирургическим вмешательствам, чреват риском инфекции. Этот метод полезен для людей, уверенных, что они не хотят иметь больше детей.
| Дополнительная информация дается в главах: |
БОЛЕЗНИ, ПЕРЕДАЮЩИЕСЯ ПОЛОВЫМ ПУТЁМ
СПИД, в последнее время попавший в фокус общественного внимания, вполне обоснованного, тем не менее заслонил широкомасштабную эпидемию болезней, передающихся половым путем (БППП). Согласно описанию ВОЗ, примерно 250 млн. новых инфекций, ежегодно передающихся половым путем, “стали одним из крупнейших разочарований в системе общественного здравоохранения за последние двадцать лет” [11] (см. табл. 21.3).
Таблица 21.3. Ежегодное количество возникающих в мире новых инфекций, передающихся половым путем
| Заболевание | Количество новых случаев (млн.) |
| Трихомоноз | 120 |
| Хламидиоз | 50 |
| Папилломавирус | 30 |
| Гонорея | 25 |
| Герпес | 20 |
| Сифилис | 4 |
| Мягкий шанкр | 2 |
| ВИЧ | 1 |
Источник: Кhannа, J., van Look, P.F.A., and Griffin, P.D. (eds), Reproductive Health: a Key to a Brighter Future, Geneva, WHO, 1992, p13.
В сельской местности развивающихся стран часто отсутствует оборудования для диагностики и лечения этих БППП. В Индии в ходе исследования, проведенного в двух деревнях, обнаружилось, что 92% из обследованных 650 женщин страдали одной или несколькими гинекологическими болезнями или БППП; в среднем на 1 женщину приходилось 3,6 инфекции. Только 8% женщин в прошлом проходили гинекологическое обследование и лечение [12].

Реклама презервативов в Пакистане популяризирует идею оптимизации интервалов между родами. QIMP, 1990. |
Последствиями этих инфекций для женщин являются хроническая инфекция половых органов, бесплодие, хронические боли и смерть. У инфицированных беременных женщин чаще встречаются болезни матери и ребёнка, а также случаи смерти. Повреждения половых органов, вызываемые некоторыми БППП, могут увеличить риск заболевания или передачи ВИЧ, случаи которого среди женщин быстро возрастают [13].
Таким образом, для миллионов женщин при выборе метода контрацепции основным аргументом может служить не только его эффективность в предотвращении беременности, но и способность предотвращать распространение болезней, передаваемых половым путем. В редакционной статье Journal of Clinical Endocrinology and Metabolism [Журнал клинической эндокринологии и метаболизма] утверждается, что
«механический метод контрацепции с помощью презервативов … не только предотвращает беременность, но также ограничивает распространение болезней, передающихся половым путем». [14]
В настоящее время презерватив является единственным контрацептивным средством, о котором известно, что он эффективно предотвращает передачу ВИЧ. Женские презервативы также могут предотвратить передачу ВИЧ, однако они относительно дороги и пока еще имеются не везде.
Регулирование рождаемости или ограничение народонаселения
Невозможно понять смысл дискуссии о риске и пользе метода контрацепции без рассмотрения вопроса, почему и как используются эти методы; т.е. каковы социальные, экономические, политические и культурные аспекты этого вопроса. При обсуждении технических достоинств одного метода по сравнению с другим эти аспекты зачастую полностью игнорируются.
Создание оральных контрацептивов (ОК) и наделение представителей медицинской профессии правом назначать их привело к росту вмешательств в фертильность женщины. Такое положение вещей продолжается до сих пор как результат научных разработок по созданию новых видов контрацептивных средств, многие из которых усиливают зависимость женщин от медиков в том, что касается их введения и извлечения. ВМС, инъекционные контрацептивы и имплантаты – все они требуют специально обученного медицинского персонала для применения и дальнейшего наблюдения; а также обученного персонала – для извлечения ВМС и имплантатов. Эти “врачебно-зависимые” методы создают возможность злоупотреблений в рамках программ планирования семьи, так как женщина, не желающая продолжать использовать такой метод, не может просто остановиться: она должна найти медицинского работника, чтобы тот извлек контрацептивное средство [15].
Обеспокоенность сложившейся ситуацией еще больше усиливается осознанием того факта, что “программы планирования семьи все больше озабочены благосостоянием общества в целом, чем благополучием конкретной женщины [16].”
На протяжении 1960-х и 1970-х годов страх перед надвигавшимся кризисом перенаселения выразился в том, что регулирование фертильности стало основным приоритетом при выделении средств как на научные исследования, так и на программы помощи. Согласно подсчетам, к началу 1990-х годов на программы планирования семьи уходили ежегодно 5,3 млрд. долларов США; причем две трети этой суммы (3,5 млрд. долларов США) тратились в развивающихся странах [17]. В период с 1970 по 1991 гг. затраты Специальной Программы ВОЗ по исследованиям, разработкам и обучению научных кадров в области репродукции человека составили около 310 млн. долларов США; при этом ежегодный бюджет Программы в начале 1990-ых гг. составлял в среднем около 22 млн. долларов США [18].
Американское Агентство Международного развития [USAID] является “доминирующим донором” в области народонаселения. За 10 лет, начиная с 1981 г., USAID направило примерно 2,6 млрд. долларов США на деятельность в области народонаселения, что составляет примерно 45% всех международных фондов для этой сферы. Только в 1991 г. USAID потратило 330 млн. долларов США на деятельность в области народонаселения. USAID также обеспечивает 75% контрацептивных средств, поставляемых организациями-донорами в развивающиеся страны. С 1968 г. Агентство поставило 1,6 млрд. курсов ОК; 7,8 млрд. презервативов и 50 млн. ВМС [19].
Создание и введение в клиническую практику оральных контрацептивов в 1960-х гг. приветствовалось в индустриальных странах как революция в регулировании фертильности, которая позволит женщинам вести половую жизнь, не опасаясь беременности. Как признал Фонд народонаселения ООН (UNFPA) в 1985 г.,
«в развитых странах женщины в порядке вещей пользуются такими основными репродуктивными свободами, как знания о контрацепции и доступ к ней, что дает им определенный контроль над своей фертильностью.» [20]
В развивающихся странах начальный этап не всегда развивался таким образом. Контрацептивы предлагались там не как средство увеличения репродуктивных альтернатив для женщин, а как элемент национальной стратегии по сокращению населения страны [21]. Причины таких стратегических мер тогда казались очевидными: слишком много людей на имеющиеся ресурсы. Ограничение роста населения способствовало бы экономическому и социальному развитию. Во многих случаях проблема в большей степени заключалась в распределении и потреблении ресурсов. Тем не менее сама идея о том, что регулирование населения является именно способом решения проблем бедности и развития, привела к серьезным искажениям в планировании и игнорировала важные вопросы социальной справедливости.
В начале 1960-х гг. Совет по вопросам народонаселения с центром в США, встревоженный “проблемой неудержимого роста народонаселения”, акцентировал внимание на ВМС как способе решения демографического кризиса в развивающихся странах. Совет созвал конференцию, предназначенную дать медикам стимул для новой оценки ВМС как рационального метода контрацепции. Участников убеждали, что такой подход обоснован двумя научными достижениями: новыми разработками в области инертных пластмасс, позволяющими конструировать ВМС так, что их можно было бы легко вводить; и появлением антибиотиков, способных излечить любые инфекции. То, что инфекции будут случаться, принималось как нечто само собой разумеющееся. Один из авторитетных гинекологов, Роберт Уилсон [Robert Wilson], в своем обращении к участникам конференции сказал:
«Если мы посмотрим на это в долгосрочной перспективе … я никогда не высказывал вслух такие вещи и не знаю, как это прозвучит… возможно, в общей системе вещей отдельной пациенткой можно пренебречь, особенно если инфекция, которую она получит, закончится стерилизацией, а не смертью.» [22]
Основной целью многих схем регулирования роста населения было “побудить” людей к осознанию необходимости ограничить размер семьи. Но логика рассуждения Запада (предотвратить нехватку продовольствия или социальные проблемы) отличается от логики в развивающихся странах. Во многих развивающихся странах люди, ведущие полную лишений жизнь, в значительной степени полагаются на детей как на источник пополнения доходов семьи и помощников в выполнении семейных обязанностей. Джон Колдуэлл [John Caldwell], ведущий исследователь в области народонаселения, отметил, что бедные фермеры “вели бы себя неразумно”, если бы поощряли политику ограничения числа детей, которые могли бы помогать им по дому и по хозяйству [23].
Многие программы, разработанные с целью стимулирования более широкого использования контрацепции, направлены на женщин. Однако проблема может корениться в отношении мужчин. Врач из мексиканской клиники отмечает, что “когда жена хочет попытаться ограничить количество ртов в семье, муж приходит в ярость и даже бьет ее. Для него неприемлем сам факт, что жена принимает собственное решение. Она ставит под сомнение его авторитет, его власть над нею, – и тем самым само его мужское достоинство [24].”
Случалось, что для поощрения контрацепции использовали давление, сильные аргументы убеждения или различные побудительные стимулы. В таких странах, как Бангладеш, Египет, Индия, Индонезия, Пакистан, Тайвань, Таиланд, Турция, Корея и Объединенные Арабские Эмираты, либо получатели контрацептивных средств, либо те, кто занимался их продвижением (а иногда и те, и другие) получали вознаграждение. Оно было либо в виде наличных денег, либо в виде товаров и услуг (например, одежда, сельскохозяйственные животные, преимущественное право на получение жилья или даже продукты питания) [25].
Там, где стимулы используются вместе с плановыми заданиями по стерилизации, введению инъекций и имплантатов или ВМС определенному количеству женщин ежедневно или ежемесячно, идея о свободном выборе женщиной методов контрацепции быстро исчезает. Женщинам предлагаются лишь конкретные контрацептивные средства, часто с недостаточными предостережениями в отношении побочных эффектов; сами контрацептивы предаставляются плохо обученными медицинскими работниками, на которых оказывается давление для достижения определенных результатов. К тому же, отсутствие возможностей для регулярных осмотров и медицинского оборудования не позволяют выявлять женщин “с риском” (например, в предраковом состоянии или беременных). Как разъясняет Анруд К. Джейн [Anrudh K. Jain], ведущий сотрудник Совета по вопросам народонаселения,
«с течением времени достижение демографических целей стало доминирующим фактором организованных программ планирования семьи, [которые] при определенных обстоятельствах … утрачивали фундаментальный принцип – удовлетворение потребностей конкретных людей.» [26]
Для того, чтобы женщины могли сделать свободный выбор, им нужна полная информация. Однако опыт прошлого показывает, что в развивающихся странах женщинам-участницам программ планирования семьи не всегда сообщали полную информацию о неблагоприятных действиях различных контрацептивных средств [27]. Возможно, не в интересах организаций разъяснять побочные эффекты и других проблемы, связанные с методами контрацепции. Джеймс Шелтон [James Shelton], руководитель научного отдела Управления по вопросам народонаселения USAID, в 1991 г. сказал, что USAID предпочитало не использовать термин “противопоказание”, когда речь шла о контрацептивах. “Это термин, который может восприниматься очень негативно и иметь сильный ингибирующий эффект, особенно когда он передается с верхнего уровня системы на нижние. Медику, работающему на нижнем уровне системы здравоохранения, требуется большая уверенность, чтобы пойти против пусть даже “относительного противопоказания” [28].

В Нидерландах Schering рекламирует среди врачей свой оральный контрацептив. |
Он также назвал несколько “медицинских барьеров”, которые могут препятствовать эффективному выполнению и воздействию программ планирования семьи, особенно – тех программ, в рамках которых предлагалась гормональная контрацепция. В числе таких “барьеров” были: “ненужные лабораторные тесты; чрезмерные физические осмотры (напр., тазовых органов и груди); … слишком интенсивный режим последующих наблюдений; … консервативное медицинское мышление (напр., временная отмена ОК женщине, у которой появляются головные боли, просто с целью “подстраховаться”); … слишком подробные беседы и сбор анамнеза; … категорическое исключение клиентов из программы (напр., по спорным критериям возраста и аналогии); категорический отказ от некоторых методов (напр., отказ предоставить ВМС по причине слишком высокой заболеваемости БППП среди населения) …”. Многие из этих тестов и критериев для исключения в промышленно развитых странах рассматриваются как стандартный элемент безопасного предоставления населению контрацептивных средств.
Это противоречие коренится в различиях между концепцией регулирования роста населения (иногда насаждаемой извне) и концепцией регулирования рождаемости, оптимизации интервалов между родами и размеров семьи – решений, которые должны принимать те, кого это касается самым непосредственным образом, т.е. женщины и их партнеры. Женщины, а не руководящие организации, “являются правомочными судьями в определении потребностей женщин в регулировании рождаемости” [29].
Кенийка Джейн Маранга [Jayne Maranga], которая работает в Найробийском отделении добровольной службы за рубежом (организация с центром в Великобритании), подчеркивает, что женщины в Кении, “особенно те, которые никогда не посещали школу, по-прежнему не понимают разницу между планированием семьи и регулированием рождаемости. Большинство из них так истолковывают политику правительства: женщинам следует перестать рожать детей. Эта концепция воспринимается как нечто привнесенное извне; поэтому важно, чтобы соответствующие организации дали бы ясно понять, что наши дети могут быть адекватно обеспечены только при планировании семьи [30].”
В последние годы появляются признаки того, что у участников программ планирования семьи складываются более информативно-обоснованные представления и поведение. Все в большей степени то сложное взаимодействие социальных, экономических и культурных факторов, которое обусловливает высокий рост населения в отдельных регионах мира, рассматривается более всесторонним образом, чем в первую очередь полагаясь на технологический эффект сдерживания роста населения. Согласно Фонду ООН для деятельности в области народонаселения, “повышение статуса женщин в развивающихся странах путем предоставления им доступа к адекватному образованию и к работе за справедливую заработную плату является существенным элементом задачи по замедлению темпов роста населения и, следовательно, сокращением бедности [31].”
Поиск альтернативных решений
Поскольку многие женщины разочаровались в современных методах контрацепции и, учитывая важность, которая отводится контрацепции в целом, неудивительно, что ведутся масштабные научные изыскания по созданию лучших методов. Однако поиск альтернатив ограничен теми же силами, которые ранее стимулировали исследования в области женских гормональных контрацептивных средств. Наука по-прежнему уделяет главное внимание гормональным или “врачебно-зависимым” методам, используемым женщинами, и значительной мере отвергает альтернативные. Один гинеколог так отозвался об этой ситуации: исследователи в области контрацепции.
«добьются лучших результатов, если сосредоточат ресурсы на том, как сделать безопасные методы более эффективными… Сосредоточиться на оптимизации таких методов – безусловно, лучше, чем традиционная практика научного учреждения, которое начинает с создания современных или новаторских системных методов – удобных и высокоэффективных – и затем усердно стремится избавиться от заложенного в них риска. При таком подходе доказать успех будет почти так же невозможно, как его достичь!» [32]
Сейчас ученые рассматривают такие альтернативы, как мужские контрацептивные средства, контрацептивная вакцина и посткоитальный ОК (или ОК, индуцирующий аборт).
МУЖСКИЕ КОНТРАЦЕПТИВНЫЕ СРЕДСТВА
Исследования в области мужских КС продвигаются медленно. Было найдено, что еженедельные инъекции мужского гормона тестостерона обеспечивают “безопасную, устойчивую, эффективную и обратимую контрацепцию по крайней мере на 12 месяцев”, хотя частота инъекций была основной причиной прекращения использования данного метода. Кроме того, подобно инъекциям КС для женщин, нет сведений о риске долгосрочного использования, хотя потенциально существует риск развития как рака предстательной железы, так и сердечно-сосудистых заболеваний [33]. При исследовании на животных комбинации тестостерона с химическим веществом, которое ингибирует секрецию рилизинг-гормона гонадотропина, было достигнуто успешное подавление производства спермы у приматов; этот продукт, по прогнозам, будет вызывать похожий эффект и у людей [34], хотя пока еще существуют сомнения в его безопасности и приемлемости [35].
Еще одно химическое вещество, госсипол, содержащееся в сыром масле семян хлопка, может снижать образование спермы; однако, как выяснилось в опытах с животными, он понижает половое влечение [36]. При исследованиях с участием людей также возникло предположение, что вплоть до 10% использующих его людей может грозить бесплодие [37].
Тем не менее, мужской контрацептив вряд ли появится в ближайшем будущем, если не считать улучшения презервативов и поощрения к более частому их использованию. Даже если и обнаружат перспективное вещество, современные “строгие правила токсикологических исследований и порядок лицензирования по сравнению с ситуацией 25 лет назад, когда женские ОК впервые стали широко доступны” замедлят его разработку [38].
КОНТРАЦЕПТИВНАЯ ВАКЦИНА?
По оптимистическим прогнозам, вакцина для женщин, регулирующая рождаемость, может начать применяться в ближайшие 15 лет, и наиболее вероятным кандидатом на эту роль является вакцина, направленная на хорионический гонадотропин человека (ХГч) – гормон, который вырабатывается при беременности. Блокирование действия гормона нарушает способность зародыша внедриться в матку [39].
Сейчас проводятся исследования с целью найти вакцину, которая препятствовала бы оплодотворению, нарушая деятельность белков, содержащихся либо в сперматозоиде, либо в яйцеклетке. Одна такая вакцина, созданная учеными Виргинского Университета в США, к 1994 г. должна была достичь стадии клинических испытаний. Своим действием она стимулирует производство в организме женщины антител к особому белку, который, как предполагают, присутствует во всей сперме человека. Связывание антител с белком будет препятствовать оплодотворению яйцеклетки сперматозоидом [40].
Другая исследовательская группа ведет поиск вакцины, которая будет вырабатывать антитела к белку на поверхности яйцеклетки. Связывание антител с этим белком будет эффективно препятствовать сперматозоиду проникнуть в яйцеклетку [41].
Пока что не подтвердилась гипотеза о том, что эти вакцины, вероятно, будут относительно лишены побочных эффектов. ВОЗ также утверждает, что “они будут легкими в использовании и относительно недорогими [42].” Тем не менее, предстоит решить много вопросов, связанных с безопасностью и эффективностью. Неизвестно, какой эффект это окажет на женщину, которая уже беременна или забеременеет в период использования этих вакцин. Нельзя также точно предсказать фактическую продолжительность эффективного действия, так как иммунные реакции у разных женщин отличаются [43]. Хотя вакцина в более традиционном понимании “запускает” иммунную реакцию на токсин, попадающий в организм человека извне, эти противофертильные вакцины пытаются спровоцировать ауто-иммунный ответ – т.е., они предназначены для вмешательства в нормальное функционирование человеческого организма и его иммунной системы. На фоне увеличивающейся частоты заболеваний, которые нацелены на иммунную систему человека, разумно ли создавать вакцину, которая будет способствовать таким “нападениям”?
Как недавно заметил Карл Дьерасси [Carl Djerassi] – химик, создавший в 1951 г. первый активный оральный прогестаген норэтистерон, – “даже если будут решены среднесрочные технические проблемы, потребуются многие годы тщательно контролируемых исследований с большим количеством женщин-добровольцев, чтобы установить продолжительность действия противофертильной вакцины; убедиться, все ли женщины впоследствии смогут рожать нормальных детей; и не будет ли отмечено серьезных побочных эффектов после начала широкого использования таких вакцин [44].”
ТАБЛЕТКА, ИНДУЦИРУЮЩАЯ АБОРТ?
Некоторые из наиболее противоречивых исследований последних лет в области контрацептивов связаны с разработкой и введением в практику антипрогестагена под названием мифепристон (иногда лучше известного под своим исследовательским номером RU486). Это лекарство, производимое фирмой Roussel Uclaf, не позволяет функционировать гормону прогестагену, который необходим для успешной беременности. Мифепристон получил лицензию во Франции, Китае, Швеции и Великобритании как лекарство для медицинского прерывания беременности (аборта) при условии, что спустя два дня после его использования будет вводиться аналог простагландина (такой, как гемепрост) [45]. Было показано, что этот ОК эффективен примерно в 95% случаев, если принимать его в период до 7-ой недели беременности.
Известный в мире как “таблетка для аборта”, мифепристон и прославляли, и проклинали, в зависимости от отношения к абортам. Карл Дьерасси отозвался о мифепристоне как о “наиболее значительном научном достижении 1980-ых гг. в области нового практического регулирования рождаемости [46].” Сэр Малкольм Макнотон [Malcolm Macnaughton], профессор акушерства и гинекологии в Университете Глазго, сказал, что “в репродуктивной медицине это прогресс, по своему масштабу сопоставимый с созданием оральных контрацептивов [47].” Угрозы бойкота со стороны лобби против абортов однажды побудили Roussel Uclaf заявить о том, что они приостанавливают распространение этого лекарства во Франции, хотя уже через два дня после этого препарат опять появился в продаже по распоряжению министра здравоохранения Франции, который назвал его “моральной собственностью женщин [48]“. В 1991 г. две группы, выступающие против абортов, призвали британских врачей бойкотировать продукцию фирмы Roussel и ее материнской компании – Hoechst [49]. В США давление лобби, выступающего против абортов, привело к тому, что Roussel не стремился регистрировать свой препарат, несмотря на призывы провести клинические исследования мифепристона, прозвучавшие со стороны Американской медицинской ассоциации и Американской ассоциации за научный прогресс [50]. Это также побудило Управление США по контролю за пищевыми и Лекарственными продуктами издать “сигнал о недопустимости импорта”, которым запрещался ввоз в страну мифепристона частными лицами на том основании, что для его правильного иепользования был необходим контроль со стороны врача [51].
В развивающихся странах Roussel вначале имел соглашение с ВОЗ о распространении мифепристона, хотя создатель препарата профессор Этьен-Эмиль Болье [Etienne-Emile Baulieu], обвинил Roussel и ВОЗ в том, что они под политическим давлением препятствуют всемирному сбыту этого продукта [52]. Ярким примером политического давления, оказываемого на ВОЗ, является обращение госдепартамента США к ВОЗ с просьбой обеспечить, чтобы для продвижения этого препарата не использовались фонды США. В обращении также прозвучал вопрос: рекомендует ли ВОЗ использовать мифепристон в странах, где осуществление врачебного надзора маловероятно [53]. В мае 1993 г. Roussel объявила, что лицензирует мифепристон и передаст лицензию в Совет по вопросам народонаселения. После этого уже Совет будет отвечать за то, чтобы найти фирму-изготовителя и провести необходимые клинические испытания для содействия более широкому использованию этого лекарства [53а].
Профессор Болье утверждает, что мифепристон мог бы быть весьма полезен в развивающихся странах, если даже допустить, что он будет там использоваться в менее строгих условиях, чем во Франции и Великобритании [54]. Другие комментаторы более осторожны и указывают, что “в развивающихся странах женщинам с нежелательной беременностью не только малодоступна медицинская помощь, но и аборты там запрещены законом, если делаются не по медицинским показаниям. В таких условиях эти лекарства вероятнее всего будут предлагаться только на черном рынке, по определенной цене и без предоставления соответствующей информации о них [55].” Эдуар Сакиз [Edouard Sakiz], председатель Roussel, в 1990 г. заявил, что “скорейший способ саботировать продукт и порядок его использования – это проводить его маркетинг таким образом, как это делается в странах третьего мира”. Он сказал, что органы здравоохранения в Китае и Индии заявили, что “в их странах невозможно будет контролировать продукт такого рода” [55а].
Противоречивая ситуация с мифепристоном, вероятно, сохранится на протяжении всех 1990-ых гг. Скорее всего пройдет какое-то время (если это вообще когда-нибудь произойдет), прежде чем широкое использование продукта, подобного мифепристону, станет реальностью. Предстоит решить еще много вопросов об использовании такого типа средства, индуцирующего аборт. Вопрос безопасности, который также является аргументом в пользу адекватной медицинской помощи, – что произойдет в 5 или более процентах случаев (при неправильном использовании), когда прерывание беременности не будет успешным? Были сообщения о том, что простагландины вызывают у людей тератогенный эффект, поэтому важно иметь альтернативный метод прерывания беременности [56]. Это означает, что индуцирующая аборт таблетка не является заменой вакуум-абортов методом “сделай сам” [57]. Председатель Roussel дал ясно понять, что использование мифепристона гораздо сложнее, чем метод вакуум-аспирации. “Это ужасное психологическое испытание” для женщины [57а]. В любом случае, вакуум-аспирация является эффективным и относительно безопасным методом аборта. Проблема – не в методе, а в его недоступности в развивающихся странах. Таблетка, индуцирующая аборт, не является подходящим ответом на целый ряд социальных, культурных, политических и экономических ограничений, которые затрудняют женщинам доступ к безопасным, легальным абортам.
ЕСТЕСТВЕННОЕ ПЛАНИРОВАНИЕ СЕМЬИ И ГРУДНОЕ ВСКАРМЛИВАНИЕ
Проблемы, касающиеся разработки контрацептивных средств, дали возможность по-новому взглянуть на естественное планирование семьи (ЕПС) [58]. Методы ЕПС были определены как “вероятно, методы выбора” для развивающихся стран, потому что они простые, недорогие (требуется лишь некоторое обучение), не дают побочных эффектов и принимаются большинством религиозных и культурных норм [59]. Международное исследование, проведенное ВОЗ, выявило, что пары, правильно использовавшие эти методы (ежедневное слежение за температурой и слизью, выделяемой шейкой матки, в течение восьми циклов) смогли достичь показателя контрацепции в 97%. Исследование также выявило, что 94% женщин могли определять фертильную стадию после периода обучения, который охватывал три цикла [60].
Грудное вскармливание, долгое время провозглашавшееся единственным наиболее важным методом оптимизации интервалов между родами, сейчас часто включается в программы ЕПС. Исследования показали, что когда ребёнка почти полностью вскармливают грудью первые шесть месяцев и менструации не возобновились, овуляция не происходит. Метод лактационной аменореи (МЛА) обеспечивает защиту от беременности не менее, чем на 98% [61].
Грудное вскармливание также значительно снижает риск как рака яичника, так и рака молочной железы. Например, риск развития рака молочной железы у женщин, которые кормят грудью, наполовину меньше, чем у женщин, которые не кормят. Включение грудного вскармливания как элемента программы естественного планирования семьи может служить способом контрацептивной защиты и улучшения здоровья младенца, поскольку вскармливание исключительно грудью обеспечивает наилучшее питание из всех возможных в первые 4-6 месяцев жизни ребёнка.
Рекомендации к действию
Программы планирования семьи будут более эффективны, если службы, занимающиеся вопросами репродукции, будут основываться на концепциях основных лекарств и первичной медицинской помощи: услуги по регулированию фертильности должны быть всеобъемлющими, включая охрану здоровья матери и ребёнка и другие услуги здравоохранения, которые должны быть доступны любому лицу, независимо от возраста, пола или семейного положения. Уделяя внимание общему репродуктивному здоровью женщин, можно добиться более безопасных альтернатив в области контрацепции.
Для того, чтобы это произошло, женщины и мужчины должны иметь свободный выбор методов и сбалансированную информацию. Сюда входит выполнение основных критериев, установленных, например в “Руководстве WEMOS [Рабочая группа по вопросам здоровья и развития – прим. пер.] и НАI по распространению и использованию методов регулирования фертильности” [63].
- выбор из широкого спектра контрацептивных методов, а также безопасные аборты и стерилизация;
- полная, объективная информация об имеющихся вариантах контрацепции; их риск, их преимущества, ясные инструкции по их использованию, и их возможное воздействие на личные отношения и повседневную жизнь;
- возможность принять решение в пользу одного или другого метода без каких-либо санкций или побудительных стимулов;
- доступ к хорошей системе здравоохранения, поскольку многие методы являются “врачебно-зависимыми”, и требуют условий, при которых использующий эти методы имеет доступ к последующему наблюдению, и извлечение КС обеспечивается по требованию пациента.
Следует также расширить научный поиск, чтобы улучшить наличие и удобство существующих методов контрацепции, контролируемых пользователем, включая механические и естественные методы.
Превыше всего – улучшение политического, экономического и социального статуса женщин; более широкое привлечение их к разработке и реализации программ семейного планирования обязательно даст наиболее продолжительный эффект.
Источники
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
22. Оральные контрацептивы
Уменьшая риск
Оральные контрацептивы (ОК) составляют группу рецептурных средств, наиболее широко используемых [1], наиболее хорошо исследованных [2], и, “с невероятно большой долей прибыли в их цене”, находятся среди “наиболее доходных из всех фармацевтических средств” [3]. Впервые появившись в 1960-х годах, они сейчас ежедневно используются более 63 млн. женщин во всем мире [4], из них 46 млн. – в развивающихся странах [5]. В 1989 г., согласно подсчетам, объем всемирного рынка ОК был равен 1,8 млрд. долларов США [6]. В Великобритании в 1987 г. примерно 45% женщин в возрасте 20-29 лет использовали ОК. Хотя только около 40% женщин, которые родились в 1930-ых гг., когда-либо использовали ОК, среди родившихся в 1950-ых гг. ими пользовались уже 80% [7]. В США в 1991 г. 28% женщин в возрасте от 15 до 44 лет пользовались ОК; это самый высокий показатель с 1975 г. [8]. Ожидается, что к 1995 г. рынок ОК в США будет оцениваться примерно в 1,4 млрд. долларов [9]. Однако, в Мексике, где в 1970-ые гг. ОК были наиболее распространенным контрацептивным средством, сейчас они по популярности уступают инъецируемым контрацептивам, внутриматочным средствам (ВМС) и стерилизации. Причина этого: мексиканки считают, что вероятность вредных побочных эффектов у ОК больше, чем у других контрацептивных средств [10].
Эффективность
Поскольку ОК принимают в основном здоровые женщины, еще более важным становится требование, чтобы эти средства были не только эффективными, но и чрезвычайно безопасными. Их эффективность – при правильном применении не вызывает сомнения: при использовании комбинированного орального контрацептива (КОК), содержащего два синтетических гормона – эстроген и прогестаген, беременность наступает у менее 1% женщин в год [11]. Похожие результаты достигаются при использовании новых “многофазных” КОК, которые содержат гормоны в различных количествах, что как бы имитирует естественную схему вырабатывания гормонов в организме. У женщин, использующих моногормональные прогестагенные оральные контрацептивы (МГПОК), беременность наступает чаще – 1-3 случая на 100 женщин/год [12]. Функция КОК-предотвратить овуляцию, создав имитацию беременности, а также сделать шеечную слизь менее проницаемой для спермиев, а эндометрий матки – менее восприимчивой к имплантации оплодотворенной яйцеклетки. МГПОК оказывают основной эффект на шеечную слизь и эндометрий матки, хотя происходит также и некоторое нарушение овуляционного цикла.
Эффективность, конечно, зависит от регулярного приема ОК. Недавнее исследование показало, что при неправильном применении от 6% до 20% принимающих ОК могут забеременеть [13]. Большинство КОК принимаются в течение 21 дня, после чего следует семидневный период без таблеток (или прием плацебо в течение 7 дней). Если ОК не принимается более 12 часов, то в течение следующих 7 дней наряду с ОК следует применять альтернативный метод контрацепции (например, презерватив или иной механический метод). Если пропустить прием ОК близко к началу или концу цикла, повышение риска овуляции и, следовательно, беременности становится особенно вероятным [13a].
На эффективность могут влиять взаимодействия с другими лекарствами. В частности, в числе лекарств, снижающих эффективность контрацептивов были выявлены те, которые своим действием нарушают желудочно-кишечную деятельность или стимулируют ферменты, тем самым уменьшая всасывание: это такие лекарства, как антибиотики, противогрибковые препараты, противосудорожные средства или барбитураты [14]. Также имеются определенные доказательства, что курение (помимо его ассоциации с повышенным риском неблагоприятных действий на сердечно-сосудистую систему у женщин, использующих ОК), может снижать эффективность этих контрацептивов [15].
Безопасность
Более противоречива картина с показателями безопасности. В конце 1970-х гг. стало ясно, что женщины, использующие ОК, подвергались повышенному риску тромбозов и других сосудистых нарушений, особенно если они курили. Исследование, проведенное в 1983 г. Королевским колледжем врачей общей практики [Royal College of General Practitioners] обнаружило, что у использующих КОК в четыре раза выше риск умереть от сердечно-сосудистых болезней. В отчете об исследовании также было показано, что курящие женщины, принимающие ОК, имеют не только большую вероятность перенести сердечно-сосудистое заболевание (главным образом сердечный приступ или инсульт), но и гораздо более высокий риск летального исхода. Результаты исследований показали, что глубокий тромбофлебит, легочная эмболия, инфаркт миокарда, тромботические инсульты, геморрагические инсульты и другие сердечно-сосудистые заболевания чаще встречались у женщин, использующих КОК [16].
ОК и рак молочной железы
В 1983 г. появились другие опасения насчет ОК. В двух исследованиях была проведена связь между ОК и раком. В первом из них, проведенном в Лос-Анжелосе профессором Малкольмом Пайком [Malcolm Pike] и его коллегами, делалось предположение, что для женщин в возрасте до 25 лет, принимавших КОК с высоким содержанием прогестагена в течение 5 лет, риск развития рака молочной железы был в четыре раза больше. Во втором исследовании, проведенном в Оксфордском Университете профессором Мартином Весси [Martin Vessey] и его коллегами, высказывалось предположение, что для женщин, использующих КОК, риск развития рака шейки матки был на 75% больше, чем у тех, которые пользовались ВМС. Оба отчета, опубликованных в одном номере журнала The Lancet, вызвали противоречивые отклики [17].
С того времени оба исследования подверглись значительной переоценке, и были дополнительно рассмотрены другие причинные факторы, которые могли бы дать объяснение результатам. Исследование, проведенной в 1989 г. в Великобритании, обнаружило, что для женщин моложе 36 лет, пользовавшихся ОК более восьми лет, риск развития рака молочной железы был на 74% выше, а для пользовавшихся ОК в течение 4-8 лет риск был выше на 43% [18]. Исследование здоровья медицинских сестер в США, в рамках которого велось наблюдение за почти 120 тысячами женщин в течение более 10 лет, пришло к выводу, что “предыдущее использование оральных контрацептивов не связано со значительным увеличением заболеваемости раком молочной железы” [19]. Подробный анализ данных исследования CASH [исследование рака и стероидных гормональных препаратов] в США завершался выводом, что “использование оральных контрацептивов немного увеличивало риск возникновения рака молочной железы у женщин в возрасте 20-34 лет; не влияло на риск возникновения рака молочной железы у женщин в возрасте 35-44 лет, и было соотносимо с несколько пониженным риском возникновения рака молочной железы у женщин в возрасте 45-54 лет [20].” В выводе отмечалось, что при истолковании результатов требовалась осторожность, так как диапазон возрастания или снижения риска был довольно малым.
Всесторонний эпидемиологический обзор, опубликованный в 1992 г., завершался выводом, что “не имеется последовательных доказательств ассоциативной связи между прогестинами и раком молочной железы” [21]. Вышедший в 1991 г. обзор исследований по методу “случай-контроль” использовал данные, собранные главным образом в 1980-ых годах хорошо известными группами исследователей, которые соблюдали строгие правила протокола. В обзоре делался вывод о существовании “убедительного консенсуса, что оральные контрацептивы не увеличивали риск возникновения рака молочной железы у женщин старше 45 лет, даже когда они применялись в течение длительных периодов”. Обзор также выявил, что не имелось достаточных доказательств причинной связи между оральными контрацептивами и раком молочной железы у более молодых женщин [22]. Во втором обзоре, проведенном в 1991 г., делался вывод, что оральные контрацептивы “вызывали небольшое или вообще не вызывали возрастания риска рака молочной железы у женщин в развитых странах”. Далее добавлялось, что “ограниченная информация из развивающихся стран … предполагает, что использование оральных контрацептивов может умеренно увеличить риск у женщин, входящих в группы с низким риском”. Другими словами, большему риску могут подвергаться те женщины, у которых в нормальных условиях не ожидалось бы развития рака молочной железы.” [23]
Несмотря на более чем тридцатилетнее применение ОК, доказательства того, что существует связь между ними и раком молочной железы, по-прежнему неубедительны. Имеется мало информации о существовании такого риска для женщин, которые начинают пользоваться ОК в очень юном возрасте – зачастую как раз тех женщин, для которых противозачаточные таблетки являются самой популярной формой контрацепции [24]. Как указывает один исследователь, “возможно, еще не пришло время узнать, как реально проявляется долгосрочный эффект использования оральных контрацептивов в молодом возрасте на рак молочной железы” [25]. Это частично объясняется постоянными изменениями в уровнях дозировки оральных контрацептивов за последние 30 лет, что затрудняет точное сравнение долгосрочных эффектов [26], а частично это связано с общей трудностью определения возможных причин рака молочной железы.
Риск рака шейки матки
По вопросу об ассоциативной связи оральных контрацептивов и рака шейки матки, сам Весси впоследствии сказал, что “хотя баланс доказательств позволяет довольно убедительно предположить, что длительное использование оральных контрацептивов незначительно увеличивает риск рака шейки матки”, было “невозможно с уверенностью сказать, что данный эффект не был вызван вмешательством не полностью контролируемых сексуальных факторов” [27]. Тем не менее, по мнению автора, важно, чтобы женщины, пользующиеся оральным контрацептивом, проходили бы ежегодное обследование шейки матки.
Исследование ВОЗ, проведенное в восьми развивающихся и трех промышленно развитых странах, выявило, что в развивающихся странах риск рака шейки матки возрастает на 20% у женщин, использующих оральные контрацептивы. Однако в отчете об исследовании также отмечалось, что “наблюдаемое увеличение риска у пользующихся оральными контрацептивами может быть вызвано особенностями поведения этих женщин или их партнеров-мужчин, способствующими распространению болезней, передающихся половым путем” [28]. Наоборот, использование механических методов контрацепции, например, диафрагмы, вело к снижению риска рака шейки матки даже на 75% [29].
СПИД и оральные контрацептивы
Один из механических методов контрацепции – презерватив – сейчас является важным средством в борьбе общественного здравоохранения с распространением всех болезней, передающихся половым путем (БППП), и в частности – синдрома приобретенного иммунодефицита (СПИД). В свете данных, подтверждающих рост гетеросексуального распространения СПИДа, необходимо учитывать этот новый фактор при выборе метода контрацепции. Крупным недостатком орального контрацептива является полное отсутствие защиты как от БППП, так и от вируса иммунодефицита человека (ВИЧ), вызывающего СПИД. К примеру, правительство Японии, в которой 80% супружеских пар в качестве метода контрацепции используют презервативы, откладывает выдачу разрешения на сбыт для контрацептивных таблеток с низкой дозой гормонов. В качестве причины этого называют опасение, что наличие таких таблеток может увеличить распространение ВИЧ-инфекции в Японии [30].
В нескольких исследованиях были высказаны предположения, что гормоны в составе противозачаточных таблеток могут изменять иммунные механизмы. “Эти воздействия имеют сходную природу, но менее выражены, чем те, которые ассоциируются с беременностью… Перспективные исследования показали возрастание воспалительных заболеваний и некоторых расстройств, которые, как полагают, имеют иммунную основу [31].” Решение, принимать ли лекарство, которое может бросить вызов самой иммунной системе человека, пусть и в малой степени, – такое решение не должно быть легким. Это особенно важно, если учесть, какой контингент женщин принимает оральные контрацептивы.
Контрацептивные таблетки часто назначаются молодым, сексуально активным женщинам, у которых могут быть множественные сексуальные партнеры (или чьи сексуальные партнеры могут иметь сексуальные отношения с другими женщинами). Они составляют одну из групп, имеющих самый высокий риск БППП и СПИДа, и очень важно выбрать контрацептивное средство, которое обеспечивало бы защиту не только от беременности. В современном мире оральный контрацептив может и не быть лучшей альтернативой.
Другие побочные эффекты

В 1990 г. фирма Wyeth в Пакистане рекламировала “непревзойдённый профиль безопасности” своего ОК под названием нордетт; при этом не приводилось никаких данных о риске серьезных побочных эффектов и не давалось никакого сравнения с риском применения других контрацептивов. |
У принимающих ОК женщин возрастает риск развития рака печени [32]. Так как рак печени – довольно редкое заболевание, в абсолютном выражении этот риск довольно невелик, но он тем не менее существует. Женщины, принимающием ОК, также подвергаются более высокому риску заболевания желчного пузыря и образования желчных камней [33].
Поскольку КОК вызывают гормональные изменения, похожие на состояние беременности, многие из часто встречающихся побочных эффектов напоминают таковые при беременности. Наиболее распространены следующие побочные эффекты: тошнота, рвота, головная боль, болезненность молочных желез, изменение массы тела, тромбоз, утрата либидо, депрессия, гиперпигментация кожи лица (хлоазма), повышенное кровяное давление, нарушение функции печени, уменьшение менструальной кровопотери, т.н. “кровемазание” на раннем этапе цикла, пропуски менструаций и (редко) чувствительность кожи к солнечному свету [34].
Распространенным побочным эффектом у женщин, принимающих ОК, является депрессия. На депрессию жалуются и те, кто используют КОК, и те, кто принимает МГПК [34a]. По-видимому, особенно связан с подавленным настроением норэтистерон [35]. Однако, у норэтистерона один из самых низких рейтингов прогестагенной активности, и поэтому он часто используется как прогестагеновый компонент в КОК.
Возможные преимущества
Имеются подтверждения того, что ОК являются не только эффективными контрацептивами, но и обладают некоторыми другими преимуществами. В их числе – прогнозируемые менструации с меньшей кровопотерей, а также меньший риск образования фибром и доброкачественных опухолей молочной железы [36]. Использование ОК примерно на 50% снижает риск воспалительных заболеваний тазовых органов, хотя некоторые факты свидетельствуют о том, что применение ОК в 3-4 раза увеличивает риск цервикальных хламидиозов [37]. Редко встречающийся рак яичников и рак эндометрия (слизистой оболочки, выстилающей полость матки) менее распространены среди женщин, использующих ОК [38]. У женщин, которые принимают ОК всего лишь в течение б месяцев, в дальнейшем (вплоть до 15 лет после использования ОК) на 40% ниже риск развития рака яичников. Для женщин, использующих ОК не менее 1 года, примерно в 2 раза снижается риск развития рака эндометрия. В обоих случаях наибольший защитный эффект достигается у женщин, имеющих мало детей или бездетных – т.е. у группы, которая обычно подвергается наибольшему риску возникновения раковых заболеваний такого типа [39].
Противопоказания
Контрацептивные таблетки не должны использовать женщины, которые имеют тромбоз или желтуху в анамнезе; ранее принимавшие диэтилстильбэстрол; или страдающие заболеванием печени, серповидноклеточной анемией; у которых высокое содержание липидов в крови, рак молочной железы или матки, тяжелая мигрень, недиагностированное вагинальное кровотечение; у которых беременность сопровождалась сильным зудом (пруритом) или у страдающих прогрессирующим отосклерозом (болезнью, вызывающей потерю слуха). ОК не должно быть контрацептивным средством первого выбора для женщин, страдающих ожирением, диабетом, повышенным кровяным давлением, заболеванием сердца или почек, слабыми мигренями, эпилепсией, депрессией, астмой, рассеянным склерозом; для женщин, которые носят контактные линзы, курят, страдают варикозом вен; в возрасте старше 35 лет или кормящие грудью [40].
Выбирая правильный ОК
Первым шагом к более рациональному использованию будет выявление тех женщин, которые могут применять оральные контрацептивы. Вторым шагом – решить, какой из них использовать. Сейчас почти общепринятом мнением стало то, что лучшими являются ОК с низкими дозами стероидов.
«Безопаснее малые ОК (т.е. с более низкой дозой). Доза этинилэстрадиола (ЭЭ) не должна превышать 30-35 мкг в комбинации с также низкой дозой избранного прогестагена – так как оба гормона способны вызывать нежелательные метаболические эффекты и их эпидемиологические последствия. Доза и эстрогена, и избранного прогестагена должны быть наименьшей приемлемой дозой для конкретной женщины. Последние данные свидетельствуют о том, что такая политика действительно снижает риск основных побочных эффектов. Клинический опыт показывает, что небольшие побочные эффекты (кроме тех, которые связаны с менструальным кровотечением) также случаются реже и в менее тяжелой форме» [41]
Американская Медицинская Ассоциация (АМА) утверждает, что “как правило, предпочтительно использование препаратов с наименьшим количеством стероида, сопоставимым с эффективностью и допустимыми побочными эффектами. Это значит, что для женщины, впервые начинающей прием ОК, следует выбирать продукт, содержащий менее 50 мкг эстрогена” [42]. Поскольку препараты с высокой дозой эстрогена ассоциируются с большей частотой побочных эффектов при равной эффективности, Управление по контролю за пищевыми и лекарственными продуктами США (FDA) рекомендовало прекратить их маркетинг в США [43]. FDA также предупредило фирмы-изготовители ОК, чтобы они не использовали необоснованные утверждения в своих материалах для продвижения продукта, к которым они прибегают в попытке указать на несуществующие отличия между ОК с низкими дозами стероидов. Согласно FDA, “среди поданных в Управление данных не было таких, которые демонстрировали бы, что у ОК с низкой дозой стероида действительно существуют отличия, упомянутые в рекламных материалах, и даже если такие отличия существуют, они не являются клинически значимыми [44].”
Комитет Великобритании по безопасности медикаментов рекомендовал, чтобы “женщинам, получающим ОК, назначался бы продукт с наименьшим достаточным количеством как эстрогена, так и прогестагена” [45].
Моногормональные прогестагенные оральные контрацептивы (МГПОК) “подходят пациенткам более старшего возраста, для которых эстроген может быть фактором риска, для заядлых курильщиц, и для женщин, у которых эстроген вызывает тяжелые побочные действия” [46]. Поскольку МГПОК не влияют на количество грудного молока, и, как было показано, лишь мельчайшее количество гормона попадает в молоко, МГПОК широко используются женщинами, вскармливающими младенца грудью [47]. Однако, поскольку гормоны могут повлиять на эндокринный баланс у младенца [47a], и долгосрочные последствия этого влияния неизвестны, в период грудного вскармливания предпочтительно использовать негормональную форму контрацепции.
Независимо от того, какой ОК выбирается, “пациенткам необходима периодическая оценка ситуации с побочными эффектами” [48]. Согласно АМА, “следует проводить регулярное наблюдение за пациентками, принимающими ОК. Кровяное давление следует измерять раз в полгода, а раз в год проводить физический осмотр, включая анализ мочи, пальпацию печени и осмотр молочных желез и тазовых органов. Следует побуждать пациенток к самостоятельному ежемесячному обследованию молочных желез [49].”
Во многих развивающихся странах проведение регулярных осмотров маловероятно. В некоторых странах программы по распространению оральных контрацептивов направлены исключительно на женщин, у которых нет доступа к медицинской помощи. Это означает большую вероятность того, что ОК будут использовать группы женщин высокого риска, и что труднее будет получить последующую медицинскую помощь в случае неприятных или опасных побочных эффектов [50].
Рациональное применение в развивающихся странах также осложняется изобилием разнообразных типов ОК на рынке. Др. Джону Гилбоду [John Guillebaud], гинекологу и специалисту в области семейного планирования, был задан вопрос: “какие конкретно КОК неприемлемы для нормального назначения?”. Ответ был такой:
«Во-первых, ОК с дозой эстрогена в 50 мкг, поскольку в большинстве случаев можно достичь эффективной контрацепции с меньшими дозами эстрогена… Во-вторых, препараты, содержащие 250 мкг левоноргестрела (Эугинон 30, Овран 30) и 2000 мкг этинодиола диацетата (Конова 30), являются несбалансированными… Их использование следует ограничить главным образом гинеколологическими показаниями … Микрогинон/Овранетт и Неокон/Норимин вызывают неблагоприятные изменения в липидах, достаточные, чтобы прекратить рекомендовать их в качестве ОК первого выбора для женщин, начинающих использовать этот метод» [51]
Еще одним препаратом сомнительной ценности является Лоэстрин 20, описанный в Британскойм национальном фармакологическом справочнике как “менее подходящий для назначения”, поскольку доза эстрогена в нем может быть слишком мала для обеспечения достаточной контрацепции [52].
В период 1980-х гг. произошел “резкий сдвиг” к оральным контрацептивам с низкими дозами стероидов, особенно – в индустриальных странах. Согласно данным IMS (международной фирмы, занимающейся исследованиями рынка), к 1987 г. ОК с низкой дозой стероида составляли 85% из всех закупаемых в аптеках КОК в 18 индустриальных странах, и около 60% – в 19 развивающихся регионах [53]. Даже в такой ситуации, как показывает таблица, более 40% из 47 оральных контрацептивов, в 1990-1991 гг. имевшихся на рынке в четырех регионах третьего мира, могут считаться менее подходящими для назначения; обычно причиной был максимально приемлемый уровень эстрогена в комбинации с высоким уровнем активности прогестагена, или их несбалансированная комбинация, с чрезмерным содержанием прогестагена.
Таблица 22.1. Оральные контрацептивы на рынке некоторых регионов (1990-1991)
| Фирменное название и компания | ЭСТ, мкг |
ПРО, мг |
ПРО АКТ |
Тип прогестерона | Наличие |
| Лекарства первого выбора | |||||
| Brevinor (Syntex) | 35 | 0,50 | Н | норэтистерон | А, К, С |
| Gynera (Schering AG) | 30 | 0,08 | Н | гестодин | K |
| Loestrin 30 (Parke-Davis) | 30 | 1,50 | Н | норэтист. ацет. | А |
| Marvelon 28 (Organon) | 30 | 0,15 | Н | дезогестрел | П |
| Minulet (Wyeth) | 30 | 0,08 | Н | гестодин | А |
| Ortho Novum 1/35 (Ortho) | 35 | 1,00 | Н | норэтистерон | К |
| Ortho Novum 7-7-7 (Ortho) | 35 | 0,75 | Н | норэтистерон | К |
| Ovysmen (Ortho-Cilag) | 35 | 0,50 | Н | норэтистерон | А, С |
| Synphase (Syntex) | 35 | 0,71 | Н | норэтистерон | К, С |
| Trinovum (Cilag) | 35 | 0,75 | Н | норэтистерон | А |
| Лекарства второго выбора | |||||
| Anteovin (Medimpex) | 50 | 0,13 | С | левоноргестрел | А, С, К |
| Logynon/ED/Triquilar(Schering) | 32 | 0,09 | С | левоноргестрел | А, С, К |
| Lyndiol (Organon) | 50 | 2,50 | С | линестренол | А |
| Minovlar 21 (Schering) | 50 | 1,00 | Н | норэтист. ацет. | Р |
| Non-Ovlon (Germed) | 50 | 1,00 | Н | норэтист. ацет. | С |
| Norimin (Syntex) | 35 | 1,00 | Н | норэтистерон | А, С |
| Norinyl-1 (Syntex) | 50 | 1,00 | Н | норэтистерон | А, С, К |
| Ortho Novin (Ortho-Cilag) | 50 | 1,00 | Н | норэтистерон | С |
| Ortho Novum 1/50 (Ortho) | 50 | 1,00 | Н | норэтистерон | С, К |
| Trinordiol (Wyeth) | 32 | 0,09 | С | левоноргестрел | А, С, К |
| Yerminol (Ciba) | 40 | 2,00 | н/д | линестренол | А, С |
| Специальное использование – МГП | |||||
| Femulen (Searle) | 0,50 | н/д | этинодиола диац. | А | |
| Micronor (Ortho-Cilag) | 0,35 | н/д | норэтистерон | А, С | |
| Noriday (Syntex) | 0,35 | н/д | норэтистерон | А, С | |
| Посткоитапьные | |||||
| Postinor (Medimpex) | 0,75 | н/д | левоноргестрёл | А, С, К, П | |
| Менее подходящие | |||||
| Anovlar 21 (Schering) | 56 | 4,00 | В | норэтист. ацет. | П |
| Conova 30 (Searle) | 30 | 2,00 | В | этинодиола диац. | А, К |
| Eugynon/ED (Schering) | 50 | 0.50 | В | норгестрел | А, С, К |
| Gravistat (Germed) | 50 | 0,13 | В | левоноргестрел | С |
| Loestrin 20 (Parke-Davis) | 20 | 1,00 | Н | норэтист. ацет. | А, С |
| Microgynon 30/ED (Schering) | 30 | 0,15 | В | левоноргестрел | А, С, К |
| Neogynon/ED (Schering) | 50 | 0,25 | В | левоноргестрел | А, С, К |
| Nordette (Wyeth) | 30 | 0,15 | В | левоноргестрел | А, С, К, П |
| Nordiol (Wyeth) | 50 | 0,25 | В | левоноргестрел | А, С, К |
| Ortho Novum (Ortho) | 100 | 2,00 | н/д | норэтистерон | К |
| Ortho Novum 1/80 (Ortho) | 80 | 1,00 | Н | норэтистерон | К |
| Ovidon (Medimpex) | 50 | 0,25 | В | левоноргестрел | А, С |
| Ovostat (Organon) | 50 | 1,00 | н/д | линестренол | А |
| Ovostat 28 (Organon) | 50 | 1,00 | н/д | линестренол | А |
| Ovral (Wyeth) | 50 | 0,50 | В | норгестрел | А, С, К, П |
| Ovulen 50 (Searle) | 50 | 1,00 | В | этинодиола диац. | А, С, К |
| Rigevidon (Medimpex) | 30 | 0,15 | В | левоноргестрел | А, С |
Обозначения:
ЭСТ = количество эстрогена в микрограммах;
ПРО = количество прогестогена в миллиграммах;
ПРО АКТ = активность прогестагена, выраженная как высокая (В), средняя (С), низкая (Н) или нет данных (н/д)
Наличие:
А = Африка (29 продуктов)
К = Карибы (25 продуктов)
С = Средний Восток (27 продуктов)
П = Пакистан (6 продуктов);
Выбор/рейтинг:
первый выбор при назначении (низкий уровень эстрогена и низкая активность прогестагена);
второй выбор (либо низкий уровень эстрогена со средней активностью прогестагена, либо более высокий уровень эстрогена с низкой активностью прогестагена);
cпециальное использование: моногормональные прогестагеновые таблетки, которые рекомендуются женщинам более старшего возраста или тем, у кого эстрогенсодержащие таблетки вызывают сильные побочные эффекты;
менее подходящие = таблетки, которые трудно рекомендовать, обычно потому, что они содержат более высокий уровень эстрогена вместе с высокой активностью прогестагена, или несбалансированы – т.е. уровень прогестагена слишком высокий.
Источники: MIMS Africa (июль 1991), MIMS Caribbean (январь 1991), MIMS Middle East (июнь 1990), QIMP (Пакистан, март-август 1990).
| Дополнительная информация дается в главах: |
Рекомендации к действию
- Правительства должны провести ревизию оральных контрацептивов на рынке своих стран с целью уменьшить количество продуктов, учитывая огромное количество веских рекомендаций, свидетельствующих о том, что таблетки с низкими дозами стероида более безопасны.
- Женщинам должна предоставляться ясная и последовательная объективная информация, где бы сравнивались преимущества и недостатки имеющихся различных методов контрацепции. Если делается выбор в пользу применения орального контрацептива, должны даваться четкие инструкции в отношении его надлежащего использования, включая необходимость регулярных медицинских проверок.
- Там, где распространение оральных контрацептивов является частью программ планирования семьи, следует позаботиться об обеспечении адекватного оборудования и подготовки для медицинских работников, чтобы они могли проводить все необходимые тесты до выдачи ОК, и чтобы были возможны последующие медицинские услуги.
- Фармацевтическим фирмам следует прекратить производство и маркетинг оральных контрацептивов с высокой дозой стероидов, содержащих чрезмерное количество прогестагена.
- Следует продолжать исследования долгосрочных эффектов использования оральных контрацептивов, в особенности – их воздействия на женщин, которые начинают принимать ОК в раннем возрасте или принимают их в течение многих лет.
Источники
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
23. Внутриматочные средства
Эффективны … но безопасны ли?
Розалинде Хант [Rosalind Hunt] ввели внутриматочное средство (ВМС) в те времена, когда врачи – под впечатлением рекламы фирм-производителей своих ВМС – считали, что это было «хорошей альтернативой» для нерожавших женщин. Впоследствии у Розалтды возникла болезненная инфекция в матке, которую лечили антибиотиками. У нее также была извлечена ВМС. Когда позднее она вышла замуж и попыталась забеременеть, то обнаружила, что инфекция сделала ее бесплодной: ее маточные трубы были закупорены рубцовой тканью. Она говорит о ВМС так: «Это было средство, рекламирующееся для таких людей, как я – у которых не было детей, но нас недостаточно информировали о грозящем нам риске» [1]
Розалинда Хант живет в Англии, где относительно легко получить медицинскую помощь. Элвиа Алварадо [Elvia Alvarado] живет в сельском районе Гондураса и рассказывает совсем другую историю:
«Методы, подобные ВМС, вызывают много инфекций. И вы должны помнить, что когда мы болеем, нам трудно получить помощь врача. Ближайшая клиника находится далеко. И даже если удается обратиться к врачу, мы не можем позволить себе купить лекарство. Я знаю женщину, которая должна была заплатить 60 долларов, чтобы вылечить инфекцию во влагалище. Это больше, чем многие из нас зарабатывают в месяц!» [2]
ВМС является одним из наиболее широко используемых методов контрацепции; его применяют более 80 миллионов женщин во всем мире, причем почти 60 миллионов из них – в Китайской Народной Республике [3]. Обеспокоенность по поводу риска бесплодия привела в последние годы к снижению применения ВМС в индустриальных странах. Согласно данным, 6% женщин в США и Европе используют ВМС [4]. В Великобритании ВМС пользуются 500 тысяч человек, что составляет 8% от всех женщин, применяющих контрацепцию. Это делает ВМС третьим по популярности методом в Великобритании (после презервативов и оральных контрацептивов) [5]. Согласно оценке, в 1988 г. 700 тысяч женщин в США пользовались ВМС (скачок вниз по сравнению с 2,2 миллионами в 1982 г.) [6], или около 3% женщин, применяющих контрацепцию [7].
Как действуют внутриматочные средства
ВМС являются инертными, медьсодержащими или гормоновыделяющими устройствами из пластмассы или металла, которые вводятся в матку. Механизм их действия окончательно не выяснен, но считается, что они ингибируют миграцию сперматозоидов и яйцеклеток, и препятствуют оплодотворению [8]. Согласно современной теории, ВМС вызывает стерильную воспалительную реакцию в матке так, что сперматозоиды или оплодотворенная яйцеклетка нейтрализуются белыми кровяными клетками. Медь также является токсичной для сперматозоидов и может оказывать другие воздействия, которые нарушают процесс зачатия, так что это может быть фактором контрацепции для ВМС, содержащих медь. Гормоновыделяющие ВМС изменяют гормональную деятельность в матке и также делают шеечную слизь менее проницаемой для сперматозоидов [9].
Эффективность
ВМС является высокоэффективным средством контрацепции. Показатели беременности у женщин с ВМС колеблются от 1% до 4% в год [10]. Эти индексы неудачной контрацепции в целом ниже, чем индексы при использовании механических методов, преимущество которых связано с меньшим количеством побочных эффектов. В отличие от оральных контрацептивов, негормональные ВМС не оказывают системных метаболических воздействий и потому могут использоваться женщинами, которым противопоказаны оральные контрацептивы по причине возраста, курения или определенных заболеваний в анамнезе, таких как гипертония. Показатели продолжительности действия у ВМС обычно более высокие, чем у многих других форм контрацепции, что объясняется – по крайней мере частично – необходимостью обратиться к обученному медицинскому работнику для удаления средства. Одним из факторов, который может помешать продолжительности использования и эффективности данного метода, является экспульсия (выталкивание) ВМС, поскольку матка имеет тенденцию изгонять инородные тела. Показатели экспульсии колеблются от 1 до почти 20 на 100 пользующихся этим методом, в зависимости от формы и конструкции ВМС [11].
Если беременность наступает, когда ВМС находится в матке, риск спонтанного аборта (до 50%) выше, чем у женщин без ВМС; преждевременные роды и мертворождение также могут случаться чаще. Внематочная беременность (когда зародыш имплантируется вместо матки в одну из маточных труб) чаще происходит у женщин, у которых беременность наступает при наличие ВМС, чем без него; этот показатель составляет примерно 1 случай на 20-30 беременностей, тогда как у женщин, не использующих ВМС он равен 1 из 200 [12]. Так как существует риск как для плода, так и для матери, следует удалить ВМС сразу же, как только будет диагностирована беременность. Если это невозможно (поскольку не видна “сигнальная нить” устройства), Всемирная Организация Здравоохранения (ВОЗ) считает, что “женщине в осторожной форме следует рассказать о риске, связанном с продолжением беременности… Если беременность будет продолжаться с неудаленным ВМС, возникнет необходимость в специальной акушерской помощи, так как возрастает риск преждевременных родов и снижается вероятность рождения живого ребёнка [13].”
Побочные эффекты
Наиболее распространенным побочным эффектом ВМС является увеличение кровопотери – обильные или затягивающиеся менструации, межменструальное кровотечение или кровянистые выделения (т.н. “кровемазание”) – которая часто сопровождается болью и дискомфортом, а также выделениями – либо водянистыми, либо слизистыми. Это также является наиболее типичной причиной для прекращения использования ВМС [14]. Менее частым, но более тяжелым побочным эффектом является перфорация матки, которая случается примерно в 1 случае на 1000 введений, почти всегда – во время введения [15].
Воспалительное заболевание тазовых органов
Другим серьезным осложнением, связанным с использованием ВМС, является воспалительное заболевание органов малого таза (ВЗТО). Хотя все ВМС связывались с ВЗТО, одно из них – средство фирмы Далкон под названием “щит Далкона” – в этом отношении оказалось особенно опасным. Крупномасштабное исследование, проведенное в 1983 г., обнаружило, что при использовании щита Далкона риск ВЗТО возрастал в 5 раз по сравнению со всеми другими применяемыми ВМС [16]. (Подробнее о щите Далкона см. текст в рамке)
|
ВЗТО – это инфекция внутри маточных труб, яичников или матки. Его основными симптомами являются сильная боль или болезненность в нижней части живота, выделения (иногда кровянистые) из влагалища, и лихорадящее состояние. Показателем серьезности и частоты острого ВЗТО является то, что оно развивается, согласно данным, у 1% молодых женщин в год и вызывает у женщин в возрасте 15-25 лет больше болезней, чем все другие серьезные инфекции вместе взятые. Во всем мире ВЗТО является ведущей причиной бесплодия. В США это заболевание вызывает от 5% до 20% всех случаев госпитализации по гинекологическим показателям [17], а расходы на лечение ВЗТО и его осложнений определяются в сумму 3,5 миллиарда долларов в год [18]. В США от ВЗТО страдает более миллиона женщин в год [19].
Несмотря на широкомасштабные международные исследования, асоциативная связь между ВЗТО и ВМС является “одним из самых противоречивых вопросов в области современной контрацепции”. Большинство исследований выявило повышенный риск ВЗТО среди женщин, использующих ВМС; в некоторых случаях – вплоть до девятикратного увеличения. Однако наиболее объективные исследования определяют возрастание риска в диапазоне примерно между 1,5 и 2,6 раз. Более тщательный анализ данных позволяет предположить, что наибольший риск возникает в момент введения средства [20]. Исследование в области репродукции человека, недавно проведенное Специальной Программой ВОЗ по исследованиям, разработкам и обучению научных кадров, подтвердило, что наибольший риск ВЗТО возникал во время, наиболее близкое ко времени введения (в данном случае – он был в 6 раз более вероятным в течение первых 20 дней). Исследование также обнаружило, что наибольшему риску подвергались женщины, нерожавшие до того времени; наиболее молодого возраста (от 15 до 24 лет), или те, кто проживал в Африке [21].
Никто не знает с уверенностью, почему женщины, использующие ВМС, в большей степени подвержены ВЗТО. Однако, ассоциация наивысшего риска со временем введения средства позволяет предположить, что в процессе введения могут быть занесены бактерии [22]. Другим фактором, похоже, является риск возникновения болезней, передающихся половым путем (БППП). Хламидиоз, одна из наиболее типичных БППП, асимптоматичен у трех из четырех инфицированных женщин. Если ВМС вводится женщине, инфицированной хламидией или другим возбудителем БППП, инфекция может распространиться и вызвать ВЗТО [22a]. У женщин с низким риском заболевания БППП риск ВЗТО, связанных с ВМС, возрастает мало. В результате недавних исследований становится очевидно ясным, что женщины в группе высокого риска ВЗТО (в которую входят уже болевшие ВЗТО; нерожавшие женщины моложе 25 лет; и все женщины, которые имеют множественных сексуальных партнеров или таковые имеются у их партнеров) должны использовать другую форму контрацепции [24].
ВМС и СПИД
Связь между ВМС и СПИДом также должна вызывать озабоченнность в местах широкого распространения вируса иммунодефицита человека (ВИЧ) и синдрома приобретенного иммунодефицита (СПИД). ВМС не обеспечивает никакой защиты от передачи ВИЧ. В действительности, имеются некоторые данные, позволяющие предположить, что использование ВМС может увеличить риск инфекции ВИЧ для женщины. По данным крупного европейского исследования, среди женщин, имевших ВИЧ-положительных сексуальных партнеров-мужчин, больше всего ВИЧ-инфицированных (40%) оказалось среди тех, которые для контрацепции использовали ВМС [25].
Различные виды ВМС
Наиболее широко применяемым ВМС является инертное кольцо Ота, которое больше всего используется в Китае. В остальных странах мира предпочтение отдается медьсодержащим средствам, хотя недавно были проведены испытания гормоновыделяющих ВМС. Последние обладают как преимуществами, так и недостатками. Основными преимуществами новейшего вида ВМС – устройства, выделяющего 20 микрограммов прогестагена левоноргестрела в день, являются низкие уровни беременности и, возможно, меньшая частота ВЗТО. Недостатки включают гормональные побочные эффекты и нарушения менструального кровотечения, включая отсутствие месячных [26]. Другое гормоновыделяющее ВМС – прогестасерт, как оказалось, увеличивает абсолютный риск внематочной беременности в 1,5-1,8 раз [27].
При выборе ВМС действуют простые правила. Если нет чувствительности к меди, следует использовать любое медьсодержащее ВМС. Однако главным аргументом для выбора в развивающихся странах является отсутствие доступа к адекватным медицинским ресурсам для регулярных проверок, и для удаления и замены. Поскольку негормональные ВМС могут вызывать сильное менструальное кровотечение, не рекомендуется использовать их для женщин, склонных к анемии. Пока нет адекватных данных, чтобы определить, имеют ли гормональные ВМС конкретные преимущества для женщин, страдающих анемией.
Разработке новых ВМС был нанесен рикошетный удар судебными процессами по делу о щите Далкона и позднее – судебными исками к другой американской фирме-производителю – G.D. Searle – создавшей ВМС типа Сu-7 и Tatum-T. В конце января 1986 г. G.D. Searle объявила, что она уходит с американского рынка ВМС “из-за расходов на защиту своих продуктов от судебных исков и неспособности компании получить достаточную страховку”. В США Сu-7 был наиболее часто назначаемым ВМС. Searle подсчитала, что около 1 миллиона двух ее ВМС использовались в США, и выступила на защиту их “безопасности, эффективности и медицинской пользы.” Эти ВМС были предметом 775 судебных исков против Searle в течение 12 лет их пребывания на рынке США [28]. Только 20 исков прошли все стадии судебного процесса (Searle выиграла 16 из них), а более 450 исков были урегулированы вне суда. Еще 300 находились в процессе рассмотрения [29]. Почти 200 женщин в Новой Зеландии и свыше 200 женщин в Австралии также подали в суд на фирму G.D. Searle [30].
Таблица 23.1. Сравнение различных видов ВМС
| Устройства | Производитель | Страна | Максим. продолж. (годы)1 | Индекс беременн./1002 | Индекс продолж./1003 |
| Медьсодержащие | |||||
| Петля Липпеса Cu200 | Ortho US | США | 10(?) | 1,2 | 74,2 |
| Т Сu 200 Аg | Outokumpu Oy | Финляндия | 6 | 5,6 | 50,0 |
| Т Сu 220 С | Ortho Canada | Канада | 15-20 | 1,8 | 59,7 |
| Outokumpu Oy | Финляндия | ||||
| T Cu 380A | Ortho Canada | Канада | 6 | 1,0 | 50,1 |
| GynoMed | США | ||||
| Т Сu 380Аg | Outokumpu Oy | Финляндия | 10-15 | ||
| Nova Т | Outokumpu Oy | Финляндия | 6 | 1,8 | 51,6 |
| Leiras | Финляндия | ||||
| Multiload Cu 250 | Multilan | Швейцария | 4 | 1,1-2,5 | 74,0-8,5 |
| Multiload Cu 375 | Multilan | Швейцария | 5 | 0,9 | 6,6 |
| Прогестагенсодержащие | |||||
| Прогестасерт (прогестерон) |
Alza | США | 1 | 1,9 | н/д |
| LNG T (левоноргестрел) |
Leiras | Финляндия | 6(?)3 | 0,1 | 75,3 |
Примечания:
- Максимальная продолжительность, вероятно, является теоретической величиной; для медьсодержащих средств обычная подтвержденная продолжительность принимается как равная периоду 3-5 лет.
- Индексы беременности и продолжительности даются оба после двух лет, оба – на 100 женщин, пользующихся средством.
- Пока еще не получил широкого распространения
Источники: Lippes data from: Randic, L., et al, “The effect of adding copper onto Lippes Loop IUDs: results from a ten-year study in Yugoslavia”, Contraception, Vol 43, No 3, Mar 1991, pp229-39; other data on copper-bearing devices from: Tatum, H.J. and Connell, E.B., “Intrauter-ine contraceptive devices”, chapter 9 in: Filshie, M. and Guillebaud, J. (eds), Contraception: Science and Practice, London, Butterworth-Heinemann, 1989, pp148 and 164; data on Progestasert from; Sivin, I., “Dose- and age-dependent ectopic pregnancy rates with intrauterine contraception”, Obstetrics and Gynecology, Vol 78, No 2, Aug 1991, pp291-8; data on LNG T from: Sivin, I., Stern, J., et al, “Prolonged intrauterine contraception: a seven-year randomized study of the levonorgestrel 20mcg/day (LNg 20) and the copper T380 Ag lUDs”,. Contraception, Vol 44, No 5, Nov 1991, pp473-80.
Не для каждой
Хотя большинство людей согласятся с ВОЗ, что ВМС является “важным методом регулирования фертильности” для женщин как в развитых, так и в развивающихся странах [31], это средство подходит не всем женщинам. Женщины, планирующие рождение детей; те, у кого была внематочная беременность; а также те, которые имеют сами или чьи партнеры имеют множественных сексуальных партнеров, не будут подходящими кандидатами для ВМС [32]. Использование ВМС следует избегать у женщин с текущей инфекцией органов малого таза ; с подтвержденной или подозреваемой беременностью; с аномалиями полости матки; с аномальным вагинальным кровотечением неизвестной этиологии; при подозрении злокачественного заболевания половых путей; или с подтвержденной инфекцией вирусом иммунодефицита человека (ВИЧ). Противопоказанием к применению медьсодержащих ВМС будет аллергия на медь. Относительные противопоказания включают инфекцию тазовых органов в анамнезе, порок клапана сердца с риском подострого бактериального эндокардита, маточные рубцы, анемия и фиброматозные узлы [33]. По словам одного эксперта, ВМС “особенно подходит для женщин, которые больше не планируют детей и которым противопоказано использование оральных контрацептивов”.
Женщины, которые используют ВМС, должны получать информацию о том, что это за устройство; как проверить, что оно находится на месте. Им надо рекомендовать прийти в клинику для начального осмотра в течение 1-3 месяцев после введения ВМС, а затем – раз в год; кроме того, женщин следует предупредить о возможных побочных эффектах. Им надо сказать, что надлежит делать в случае тяжелых побочных действий, таких как ВЗТО или перфорация матки [35]. Перед тем, как начинать вводить ВМС на практике, клиницисты должны пройти практическую подготовку у медика с опытом и иметь возможность практиковаться в введении, используя небольшую пластмассовую модель [36].
Рекомендации к действию
- Ограничить использование ВМС рожавшими женщинами старше 30 лет [37], или женщинами более молодого возраста в случае, если они уверены, что больше не хотят иметь детей.
- Обеспечить, чтобы любой женщине, использующей ВМС, вначале была бы дана полная информация о возможном риске. Особенно важно, чтобы еще нерожавшие женщины получили бы ясное предупреждение о возможности бесплодия и настоятельную рекомендацию выбрать альтернативный метод контрацепции.
- Обеспечить, чтобы ни одной женщине ВМС не вводилось бы в следующих случаях: если не собран подробный анамнез и перед введением не проведены анализы на вагинальные и цервикальные инфекции (включая хламидиоз и гонорею); если средство не вводит опытный медицинский работник; и если женщина не имеет возможности обратиться к медику для удаления ВМС, когда она этого захочет; и если у нее нет доступа к соответствующей медицинской помощи в случае развития ВЗТО. Женщинам должна даваться информация о признаках ВЗТО и перфорации матки, а также настоятельные рекомендации обращаться за медицинской помощью в случае развития осложнения.
Источники
| 1. | Pownall, M., “Fears and lawsuits give IUDs an uncertain future”, The Independent, 2 Dec 1986. |
| 2. | Lappe, P.M. and Schurman, R., Taking Population Seriously, London, Earthscan Publications, 1989, p48. |
| 3. | Parley, T.M.M., Rosenberg, M.J., et al, “Intrauterine devices and pelvic inflammatory disease: an international perspective”, Lancet, Vol 339, No 8796,28 Mar 1992, pp785-8. |
| 4. | MacKenzie, D., “World Health Organisation supports the IUD”, New Scientist, 12 Nov 1987, p35. |
| 5. | Berer, M., “Contraception”, chapter 15 in: Phillips, A., Rakusen.J. (eds) and the Boston Women’s Health Collective, The New Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, p287. |
| 6. | Parley, Rosenberg, et al, 1992, op cit, pp785-8. |
| 7. | Graedon, J. and Graedon, Т., Graedon’s Best Medicine: from herbal remedies to high-tech Rx breakthrough, New York, Bantam Books, 1991, p352. |
| 8. | WHO, Mechanism of Action, Safety and Efficacy of Intrauterine Devices, Technical Report Series No 753, Geneva, WHO, 1987, p68. |
| 9. | Tatum, H.J. and Connell, E.B., “Intrauterine contraceptive devices”, chapter 9 in: Filshie, M. and Guillebaud, J. (eds), Contraception: Science and Practice, London, Butterworth-Heinemann, 1989, pp146-7. |
| 10. | Berer, 1989, op cit, p289. |
| 11. | Tatum and Connell, 1989, op cit, pp150-1. |
| 12. | Guillebaud, J., Contraception: у our questions answered, London, Churchill Livingstone, (revised edn) 1991, pp213-4, 222. |
| 13. | WHO, 1987, op cit, pp49-51. |
| 14. | Anon., “Does infection occur with modern intrauterine devices?”, Lancet, Vol 339, No 8796, 28 Mar 1992, pp783-4. |
| 15. | WHO, 1987, op cit, p46. |
| 16. | Tatum and Connell, 1989, op cit, p157. |
| 17. | Burnakis, T.G. and Hildebrandt, N.B.; “Pelvic inflammatory disease; a review with emphasis on antibiotic therapy”, Reviews of Infectious Diseases,Vol 8, No 1, Jan-Feb l986, pp86-116. |
| 18. | Peterson, H.B., Galaid, E.I. and Cates Jr.W., “Pelvic inflammatory disease”, Medical Clinics of North America, Vol 74, No 6, Nov 1990, pp1603-15. |
| 19. | Washington, A.E., Gates Jr.W. and Wasserheit, J.N., “Preventing pelvic inflammatory disease”, Journal of the American Medical Association, Vol 266, No 18, 13 Nov 1991, pp2574-80. |
| 20. | Washington, A.E., Aral, S.O., et al, “Assessing risk for pelvic inflammatory disease and its sequelae”, Journal of the American Medical Association, Vol 266, No 18, 13 Nov 1991, pp2581-6. |
| 21. | Parley, Rosenberg, et al, 1992, op cit, pp785-8. |
| 22. | Mishell, D.R., “Contraception”, New England Journal of Medicine, Vol 320, No 12, 23 Mar 1989, pp777-87. |
| 22a. | Jacobson J.L., Women’s Reproductive Health the silent emergency, (Worldwatch Paper 102), Washington, Worldwatch Institute, 1991, p27 and 33. |
| 23. | Washington, Aral, et al, 1991, op cit, pp2581-6; Parley, Rosenberg, et al, 1992, op cit, pp785-8. |
| 24. | Mishell, 1989, op cit, pp777-87. |
| 25. | European Study Group, “Risk factors for male to female transmission of HIV”, British Medical Journal, Vol 298, 1989, pp411-15. |
| 26. | Toivonen, J., Luukkainen, T. and Allonen, H., “Protective effect of intrauterine release of levonorgestrel on pelvic infection: three years’ comparative experience of levonorgestrel- and copper-releasing intrauterine devices”, Obstetrics and Gynecology, Vol 77, No2, Feb 1991, pp261-4. |
| 27. | Sivin, I., “Dose- and age-dependent ectopic pregnancy rates with intrauterine contraception”, Obstetrics and Gynecology, Vol 78, No 2, Aug 1991, pp291-8. |
| 28. | Anon., “Searle to End Sale of lUDs in US”, International Herald Tribune, 1/2 Feb 1986. |
| 29. | Anon., “Searle favoured in latest US Cu-7 trial”, Scrip, No 1497, 16 Mar 1990, p13. |
| 30. | Anon., “IUD law suits in New Zealand/ Australia”, Scrip, No 1648, 4 Sep 1991, p11. |
| 31. | WHO, 1987, op cit, p71. |
| 32. | Tatum and Connell, 1989, op cit, p160. |
| 33. | Guillebaud, 1991, op cit, pp231-3. |
| 34. | Mishell, 1989, op cit, pp777-87. |
| 35. | Tatum and Connell, 1989, op cit, pp162-3. |
| 36. | Guillebaud, 1991, op cit, p241. |
| 37. | Makkonen, K. and Hemminki, E., “Different contraceptive practices: use of contraceptives in Finland and other Nordic countries in the 1970s and 1980s”, Scandinavian Journal of Social Medicine, Vol 19, No 1, 1991, pp32-8. |
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
24. Инъекции
Средство не первого выбора
«Гормональные контрацептивы длительного действия почти всегда вызывают нарушение менструального цикла, и это может быть причиной большого беспокойства для женщины» [1]
Контрацептивные методы, такие как внутримышечные инъекции, вызывающие менструальные нарушения, являются проблематичными во многих странах, поскольку кровотечение отрицательно влияет на молитвы, посты, половую жизнь и общее здоровье и хорошее самочувствие женщины [2]. Также нет уверенности в отношении долгосрочной безопасности инъекционных контрацептивов. Несмотря на эти сложности, инъекции играют большую роль в программах семейного планирования в развивающихся странах.
Два основных продукта для инъекций – прогестагены – синтетические гормоны, созданные по образцу природного женского гормона прогестерона. Ведущий продукт – медроксипрогестерона ацетат депо (Depo-Provera или DMPA) – производится американской компанией Upjohn, а германская компания Sobering производит норэтистерона энантат (Norigest, Noristerat или NET-OEN).
В промышленно развитых странах ни один, ни другой продукт в качестве контрацептивного средства широко не используется [3]. Например, исходя из соображений безопасности, Управление США по контролю за пищевыми и лекарственными продуктами (FDA) выдало разрешение на контрацептивное использование DMPA только в октябре 1992 г., почти через 20 лет с момента подачи первой заявки компанией Upjohn [4]. DMPA предлагается в качестве контрацептива в более чем 90 странах мира, а NET-OEN имеет сбыт в качестве контрацептива в более 40 странах [5]. По данным Всемирной Организации Здравоохранения (ВОЗ), свыше 30 миллионов женщин во всем мире когда-либо применяли инъекционные контрацептивы, а около 6 миллионов используют их в настоящее время [6]. Согласно подсчетам, 4 миллиона женщин используют DMPA [7], и около 1 миллиона – NET-OEN [8]. Остаток покрывают продукты, производимые на местном рынке в Китае и Латинской Америке. Кроме этого, сейчас в нескольких развивающихся странах проводятся клинические испытания различных вариантов продукта для ежемесячных инъекций, содержащего комбинацию прогестагена и эстрогена [9].
Первые инъекционные прогестагены были разработаны Карлом Юнкманном [Karl Junkmann] в 1953 г. В 1957 г. Юнкманн и его коллеги в Sobering создали NET-OEN, и компания приступила к клиническим испытаниям. Примерно в то же время Upjohn разработал DMPA и начал клинические испытания в 1963 г. Первые крупные испытания NET-OEN в практических условиях проводились в Перу, и в 1967 г. на рынке Перу появился Norigest. Его изъяли в 1971 г., и практические испытания были приостановлены после того, как у крыс, получавших Norigest, обнаружили фиброзные узелковые образования в гипофизе и молочных железах. Однако ученые, занимающиеся вопросами планирования семьи, сочли, что результаты исследований на крысах не распространялись на людей [10], и NET-OEN опять появился на рынке. В 1981 г. Совет ВОЗ по вопросам токсикологии дал заключение, что уровень безопасности NET-OEN позволял вводить его в программы планирования семьи [11].
Похожая история случилась и с DMPA. Ранние исследования на животных обнаружили случаи рака молочной железы у собак породы коротконогая гончая и рак эндометрия у макак резус. Однако, и в этот раз исследователи пришли к выводу, что результаты тестов на животных не могли переноситься на людей, и в 1978 г. ВОЗ отмечала, что “имеющиеся данные не свидетельствуют о риске отрицательных эффектов, ассоциирующихся с Depo-Provera, которые препятствовали бы использованию этого лекарства в качестве контарцептива” [12].
Тем не менее опасения не исчезли. В большинстве случаев, если у какого-нибудь вида отмечается канцерогенный эффект, особенно в органе, на который скорее всего это лекарство должно воздействовать, “это считается доказательством отсутствия безопасности. Если обнаруживается, что лекарство вызывает рак у более, чем одного вида, убедительность доказательства возрастает” [13].
Как действуют инъекционные контрацептивы
Оба инъекционных препарата подавляют производство гормонов гипофизом, что в свою очередь препятствует овуляции. Исследования также позволяют предположить, что оба лекарства воздействуют на производство шеечной слизи, на маточные трубы и на слизистую оболочку, выстилающую полость матки; все эти действия предположительно играют роль в снижении фертильности [14].
Основным различием между этими двумя препаратами является продолжительность контрацептивного действия. DMPA выделяется в кровяное русло медленнее, чем NET-OEN; и обычно дольше остается в организме. NET-OEN обычно не обнаруживается в крови примерно через 70 дней после инъекции, а его контрацептивное действие, как считают, исчезает через 2-3 месяца; в то время как следы DMPA зачастую все еще обнаруживаются в организме спустя даже 9 месяцев после инъекции, хотя считается, что его контрацептивный эффект исчезает через 3-4 месяца [15].
Эффективность обоих препаратов в предотвращении беременности примерно одинакова. У DMPA индекс беременности колеблется от 0 до 1 на 100 женщин/лет, а у NET-OEN – от 0,01 до 1,3 на 100 женщин/лет. В целом это означает, что инъекционные препараты более эффективны, чем оральные контрацептивы [17].
Побочные эффекты
Наиболее распространенными побочными эффектами и основной причиной для прекращения использования инъекций являются нарушения менструального цикла. По словам одного ведущего гинеколога, «нарушения менструаций настолько выраженны и непостоянны – как у разных пациентов, так и у одной и той же женщины в разное время – что такую ситуацию назвали «менструальным хаосом» [18].
Менструальный хаос может выражаться в двух формах: либо отсутствие месячных (аменорея), или частые кровотечения и т.н. “кровемазания”. DMPA в течение первого года использования вызывает аменорею продолжительностью более 90 дней у вплоть до 40% женщин. NET-OEN вызывает аменорею в меньшей степени, но по частоте других видов менструальных нарушений он похож на DMPA [19].
В целом, 30-50% женщин прекращают использовать инъецируемые препараты в течение первого года [20]. По данным ВОЗ, причиной этого в 25-50% случаев являются нарушения менструального цикла [21].
ВОЗ придерживается мнения, что ни аменорея, ни частое кровотечение (если оно несильное) вряд ли могут представлять какие-либо проблемы для здоровья женщин. Тем не менее, ВОЗ указывает, что “нерегулярные месячные мешают заведенному порядку жизни и в определенных местах совершенно неприемлемы по социокультурным причинам” [22].
Это важный момент. Даже если прямые последствия для здоровья не считаются тяжелыми, у женщины, для которой нарушение менструального цикла невыносимо, не остается ничего другого, как только смириться с этим, поскольку после инъекции ей придется ждать, пока действие препарата не прекратится. По крайней мере в случае с DMPA есть доказательство того, что хотя контрацептивный эффект может прекратиться через примерно 4 месяца после инъекции, побочные эффекты могут быть более продолжительными. В распоряжении британской Координационной группы по Depo-Provera имеется много подтвержденных документами фактов, что у женщин после единственной инъекции в течение несколько месяцев продолжались нерегулярные месячные [23].
Среди других побочных эффектов называются головные боли, прибавление массы тела, ощущение дискомфорта в животе, беспричинная смена настроения и утрата полового влечения. Также имеются некоторые доказательства того, что использование DMPA способствует потере плотности костной ткани и поэтому должно считаться потенциальным фактором риска остеопороза [24]. Это особенно следует учитывать в отношении женщин, использующих препарат длительное время, а также тех, кто входит в группу риска в силу иных причин.
Преимущества и недостатки
Преимущества инъецируемых контрацептивов можно разделить на две категории: преимущества для тех, кто вводит инъекции, и для тех, кто их использует. В первом случае инъекции считаются эффективными, удобными, легко вводимыми и имеющими обратимый эффект. Ранняя история использования контрацептивных инъекций полна случаев, когда женщин просто “обрабатывали” в течение чуть больше одной минуты [25], или не информировали их о характере инъекции [26]. Такие вопиющие случаи, видимо, происходят и в настоящее время. Были сообщения, что в 1989 г. в Восточном Тиморе для регулирования роста местного населения подросткам внутримышечно вводили контрацептивы, не информируя их и не получая на это согласия [27].
С позиции женщины, желающей прибегнуть к контрацепции, основными преимуществами такого метода, согласно данным, являются эффективность, удобство, отсутствие страха, ненужность предосторожностей, легкость введения и факт, что “это остается секретом женщины” [28], и ее партнеры не могут помешать ей использовать этот метод. Последний фактор может быть очень важным для женщин в условиях культурных или семейных репрессий.
Важным фактором принятия инъекционных контрацептивов, безусловно, является распространенное (но ложное) убеждение, что лекарства, вводимые в виде инъекции, являются более сильными и эффективными, чем те, которые принимаются перорально [29].
Возможный риск рака?
Самым важным недостатком этих препаратов является нарушение менструального цикла. Беспокойство также вызывает то, что “нет достаточных доказательств для обеспечения четкой уверенности в отношении долгосрочного риска инъекций” [30]. Наиболее серьезным из этих сомнений является возможный риск раковых заболеваний, связанный с использованием инъекционных лекарств.
ВОЗ предприняла широкий исследовательский проект в 11 странах для того, чтобы рассмотреть связь между использованием стероидных контрацептивов, включая DMPA и NET-OEN, и развитием раковых заболеваний. В результате, ВОЗ сделала вывод, что у женщин, использующих DMPA, не имеется признаков увеличения риска развития рака молочной железы, матки, яичника или печени [31]. Воз также добавила, что нет доказательств какого-либо увеличения риска рака шейки матки, хотя во многострановом исследовании 1984 года было отмечено удваивание риска рака шейки матки у женщин, использовавших DMPA на протяжении 5 или более лет [32]. Здесь могли иметься и другие причинные факторы, например, сексуальная активность партнеров этих женщин или их собственная практика курения. Другое исследование ВОЗ с целью оценить риск рака молочной железы, проведенное в пяти центрах, показало, что риск действительно увеличивался в течение первых четырех лет после начала использования, особенно у женщин моложе 35 лет. Несмотря на этот факт, в исследовании делался вывод, что “женщины, использовавшие DMPA в течение длительного времени и которые начали это делать за много лет до времени проведения исследования, не подвергаются повышенному риску рака молочной железы” [33]. Согласно выводу одного гинеколога, “нет доказательств” того, что инъекции вызывают рак, “как нет доказательств и обратного” [34].
Причиной для беспокойства в отношении всех системных контрацептивов является возможные последствия на развитие младенцев, которые внутриутробно подвергались их воздействию в результате неудачной контрацепции или инициации контрацепции у женщины с невыявленной беременностью. Трудно оценить имеющиеся данные о воздействии инъецируемых препаратов на плод человека, главным образом по причине отсутствия крупномасштабных исследований. Однако прогестагены ассоциировались с врожденными дефектами как у людей, так и у животных. В двух недавних когортных исследованиях в Таиланде было найдено, что раннее воздействие in utero DMPA с высокой дозой стероида может привести к снижению веса новорожденного и увеличению младенческой смертности [35].
Недостаток, который стал более важным в последние годы, – возможный риск СПИДа в результате передачи вируса иммунодефицита человека при введении инъекций нестерильным шприцем. Как указывает ВОЗ, “во многих странах медицинские работники не всегда удовлетворительно стерилизуют иглы и шприцы” [36].
Противопоказания и осторожность
При использовании инъекционныех препаратов следует проявлять особую осторожность. Они не являются контрацептивными средствами первого выбора. Согласно ВОЗ, противопоказания к использованию инъекционных контрацептивов включают:
- рак молочной железы или нераспознанное уплотнение в молочной железе;
- вирусный гепатит А в активной стадии;
- сердечно-сосудистые расстройства;
- нарушения коагуляции или липидного обмена;
- нераспознанное аномальное маточное кровотечение или другие симптомы возможного рака половых органов;
- наличие беременности или подозрение на беременность; и не раньше, чем шесть недель после родов [37].
Если инъекциями пользуются женщины, кормящие грудью, их дети получают в молоке небольшие количества прогестагенов. Этот факт вызвал беспокойство, что прогестагены могут неблагоприятно влиять на неонатальный рост и последующее развитие [38].
ВОЗ также отмечает, что следует по возможности избегать использование контрацептивов в виде инъекций в младшем подростковом возрасте и женщинам старше 40. Эта рекомендация появилась из-за отсутствия убедительной научной информации, подтверждающей безопасность. Юным подросткам “обычно рекомендуется осторожность, если какой-либо гормональный метод назначается в течение первых 2 лет после менархе” (первой менструации), поскольку “нет полного понимания” того, какой эффект имеют гормональные контрацептивы на последующее половое развитие и репродуктивную функцию.
Для женщин старше 40 лет использование любого гормонального контрацептива может замаскировать начало менопаузы. При использовании инъекций нарушения менструального цикла могут быть ошибочно приняты за признаки менопаузы, и контрацепция будет отменена слишком рано. Наряду с этим, нерегулярное кровотечение у женщины этого возраста может быть симптомом гинекологического заболевания, подлежащим исследованию.
Кроме этого, ВОЗ перечисляет некоторые “особые проблемы”, при которых использование инъекционных контрацептивов должно сопровождаться большой осторожностью. В их числе: нарушения функции печени или недавнее заболевание печени в анамнезе, а также сахарный диабет или гестационный диабет (в анамнезе) [39].
Меры контроля для надлежащего использования
Основной вывод об использовании любого инъекционного контрацептива заключается в том, что поскольку еще не получены ответы на многие вопросы, следует быть осторожными при их введении и очень тщательно готовить женщин к их использованию и последующему наблюдению за их действием.
Следует проинформировать женщину (лучше вместе с ее партнером) о различных имеющихся методах контрацепции; и разъяснить, каков риск и польза каждого метода. Когда женщина сделает выбор, консультант должен предоставить ей точную информацию о механизме действия этого метода, его известных противопоказаниях, возможных побочных эффектах; а также напомнить, что она в любое время может вернуться в клинику и обсудить проблемы и любые сомнения, которые у нее могут возникнуть. В случае с инъекциями, следует предупредить женщину, что со времени последней инъекции может пройти шесть месяцев или более, прежде чем восстановится ее фертильность.
Требуется подробная медицинская карта пациента и физический осмотр, чтобы получить информацию о возрасте, менструальный и акушерский анамнез, а также о случаях желтухи или другой болезни печени, сердечно-сосудистого заболевания или диабета в анамнезе. Также рекомендуются регулярные обследования, включая ежегодный осмотр тазовых органов и шеечный мазок [40].
Разумеется, возникнут проблемы, если предлагать использовать инъецируемые контрацептивы только в контролируемых ситуациях с адекватным последующим наблюдением. Для этого требуются тщательно разработанные программы планирования семьи с хорошо обученным персоналом, которых не оценивают по их продуктивности, т.е. по количеству “обрабатываемых по плану” женщин в день, месяц или год, а оценивают по их способности предоставить достаточные, объективные консультации и поддержку тем женщинам, которые приходят к ним за советом. Необходим также строгий контроль за распространением инъекционных препаратов, препятствующий их покупке без рецепта или осмотра.
В развивающихся странах такие меры контроля маловероятны. В сочетании с недостатками в базовой инфраструктуре здравоохранения во многих странах, это бросает серьезную тень сомнения на уместность использования в них контрацептивных инъекций. В 1982 г. Шведское агентство по международному развитию [Swedish International Development Authority – SIDA] заняла официальную позицию против поставок DMPA. Представитель SIDA сказал, что такое решение было вызвано “не медицинской причиной, а тем фактом, что будет трудно и дорого контролировать надлежащее использование препарата в сельских областях развивающихся стран” [41].
Многие вопросы о безопасности и предоставлении обоснованного согласия остаются без ответа. В то время, как некоторые работники здравоохранения и определенные фармацевтические компании убеждают, что нет причин беспокоиться по поводу широкого введения инъекций на рынок, другие работники здравоохранения, организации женщин, группы защиты интересов потребителей и некоторые правительства находят в этой ситуации достаточный повод для беспокойства.
Рекомендации к действию
- Если нельзя предоставить инъецируемые лекарства безопасно, с уважением и при полностью обоснованном выборе женщины, то их не следует предоставлять.
- Это означает признать, что инъецируемые препараты не являются контрацептивами первого выбора, и следует изъять их из обычного рынка фармацевтических средств, ограничивая их наличие и использование только такими местами, где могут выполняться условия их безопасного использования.
- Любой женщине, рассматривающей возможность использования контрацептивных инъекций, должна быть предоставлена полная информация об альтернативных методах, о пользе и побочных эффектах инъекций, а также дано время для обдумывания решения.
- Если выбираются инъекции, женщина должна быть тщательно обследована для выявления любых возможных противопоказаний, и после инъекции должна наблюдаться, чтобы отслеживать любые неблагоприятные эффекты и принимать меры по уменьшению этих эффектов.
- Необходимы дальнейшие исследования по инъекционным препаратам, чтобы лучше оценить их долгосрочную безопасность.
- Исследовательские проекты должны быть расширены с целью улучшить доступность и удобство тех имеющихся методов контрацепции, которые контролируются пользователем, включая механические методы.
Источники
- Fraser, I.S., “Systemic hormonal contraception by non-oral routes”, chapter 7 in: Filshie, M. and Guillebaud, J. (eds), Contraception: Science and Practice, London, Butterworth-Heinemann, 1989, p117.
- WHO, Creating Common Ground: Women’s Perspectives on the Selection and Introduction of Fertility Regulation Technologies, WHO/HRP/ITT/91, Geneva, WHO, 1991, p25.
- Berer, M., “Contraception”, chapter 15 in: Phillips, A., Rakusen, J. (eds) and the Boston Women’s Health Collective, The New Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, p296.
- Anon., “Depo-Provera approved in the US”, Scrip, No 1768, 6 Nov 1992, p19.
- Fraser, op cit, p113.
- WHO, Injectable Contraceptives, Geneva, WHO, 1990, p2.
- Harden, A., “Contraceptive research: women’s perspectives”, chapter 2 in: Mintzes, B. (ed.), A Question of Control: Women’s Perspectives on the Development and Use of Contraceptive Technologies, Amsterdam, WEMOS Women and Pharmaceuticals Project/HAI, 1992, p12.
- Anon., “Long-acting steroids provide new options”, Network, Vol 9, No 3, Spring 1988, p2.
- Khanna, J., van Look, P.F.A., and Griffin, P.D. (eds), Reproductive Health: a Key to a Brighter Future, Geneva, WHO, 1992, p89.
- Rinehart, W. and Winter, J., “Injectable progestogens – officials debate but use increases”, Population Reports, Series K, No 1, March 1975, ppK1-K16.
- WHO, 1990, op cit, pp5-6.
- Ibid, p5.
- Coney, S., “A living laboratory: The New Zealand connection in the marketing of Depo-Provera”, in: Davis, P. (ed.), For Health or Profit? Medicine, the Pharmaceutical Industry and the State in New Zealand, Auckland, Oxford University Press, 1992, p119-43.
- WHO, 1990, op cit, pp4-5; Guillebaud, J., Contraception: your questions answered, London, Churchill Livingstone, (revised edn)1991, p185.
- WHO, Facts about injectable contraceptives, Geneva, Special Programme of Research Development and Research Training in Human Reproduction, 1982. (Reprinted from: Bulletin of the World Health Organisation, 60(2): 1982, pp199-210).
- Guillebaud, op cit, p186.
- WHO, 1990, op cit, p20.
- Guillebaud, op cit, p189.
- Fraser, op cit, p117.
- Hardon, op cit, p12.
- WHO, 1990, op cit, p12.
- Khanna, et al, op cit, p89.
- Berer, op cit, p298.
- Cundy, Т., Evans, M., et al, “Bone density in women receiving depot medroxypro-gesterone acetate for contraception”, British Medical Journal, Vol 303, 6 Jul 1991, pp13-16.
- Rinehart and Winter, op cit, ppK1-K16.
- LaCheen, C., “Population control and the pharmaceutical industry”, in: McDonnell, K. (ed.), Adverse Effects: Women and the Pharmaceutical Industry, Penang, IOCU, 1986, p120.
- Vittachi, A., “The healer myth”, New Internationalist, Sep 1992, p21.
- Mintzes, op cit, p48.
- WHO, 1990, op cit, p14.
- Berer, op cit, p299.
- WHO, 1990, op cit, pp78-9.
- WHO, Special Programme of Research Development and Research Training in Human Reproduction, “Breast cancer, cervical cancer, and depot medroxypro-gesterone acetate”, Lancet, 24 Nov 1984, pp 1207-8.
- WHO Collaborative Study of Neoplasia and Steroid Contraceptives, “Breast cancer and depot-medroxyprogesterone acetate; a multinational study”, Lancet, Vol 338, 5 Oct 1991, pp833-8.
- Guillebaud, op cit, p198.
- Pardthaisong, T. and Gray, R.H., “In utero exposure to steroid contraceptives and outcome of pregnancy” and Gray, R.H. and Pardthaisong, Т., “In utero exposure to steroid contraceptives and survival during infancy”, American Journal of Epidemiology, Vol 134, No 8, 15 Oct 1991, pp795-803 and 804-11.
- WHO, 1990, op cit, p36.
- WHO, 1990, op cit, p17.
- Fraser, op cit, p119.
- Ibid, pp 17, 66-7.
- WHO, 1990, op cit, pp55-7, 66-68 and 80-1.
- Population Information Program, “Long-Acting Progestins – Promise and Prospects”, Population Reports, Series K, No 2, May 1983, pK-24.
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
25. Имплантаты
Контрацептивная свобода или принуждение?
Потребовалось 24 года, чтобы разработать, испытать и получить разрешение на применение норпланта (Norplant) – имплантируемого средства, способного предотвратить беременность в течение целых пяти лет. Потребовалось менее двух недель, чтобы норплант был объявлен новым методом принуждения. Через несколько дней после того, как было получено разрешение на его сбыт, в одной газете Филадельфии появилась расистская передовица, где предлагалось возможное использование норпланта в борьбе с нищетой среди негритянского населения; судья в Калифорнии включил использование норпланта в приговор женщине, которую признали виновной в жестоком обращении с ребенком; а законодатели штата Канзас провели слушания по законопроекту, согласно которому должно поощряться имплантирование норпланта матерям, получающим социальное пособие от штата. В то время создатель норпланта др. Шелдон Сигал [Sheldon Segal] так прокомментировал эти события: «Мы создали метод для большей репродуктивной свободы, а люди все время ищут способы, как использовать его с противоположной целью» [1]. Такие методы также подверглись осуждению со стороны Попечительского Совета Американской Медицинской Ассоциации [2].
Первые контрацептивные имплантаты, сделанные из гибких, биодеградирующих капсул (силастика), наполненных гормонами и имплантируемых подкожно, были созданы в 1960-х гг. В клинических испытаниях тестировалось не менее 10 различных гормонов, но самым многообещающим оказался левоноргестрел. Совет США по вопросам народонаселения спонсировал большинство исследований в области имплантатов и разработал систему, известную как норплант, которую в настоящее время выпускает финская компания Leiras. Норплант состоит из шести силиконовых капсул, заполненных 36 мг левоноргестрела каждая, которые помещаются под кожу в плечевом отделе руки женщины. После этого гормон медленно и с достаточно постоянной скоростью выводится в организм, сохраняя контрацептивное действие в течение 5 лет. Основной механизм его действия состоит в подавлении овуляции [3], но он также делает шеечную слизь менее проницаемой для сперматозоидов, и затрудняет имплантацию оплодотворенной яйцеклетки в слизистую оболочку полости матки [4].
Норплант был впервые зарегистрирован в Финляндии в 1983 г., и с того времени получил разрешение на использование в 26 странах мира. Около 1,5 миллионов женщин в мире использовали или используют норплант в настоящее время [5]. Его создатели полагают, что этот метод настолько безопасен и эффективен, что можно считать его “обратимой стерилизацией”, и предсказывают ему широкую популярность [6]. К 2000 году число женщин, использующих норплант, может достичь 4-7 миллионов в промышленно развитых странах и 15-25 миллионов – в развивающихся странах [7].
Эффективность
Общий (кумулятивный) индекс беременности для всех пяти лет равен всего 2,7-3,9 на 100 женщин. Это означает, что в течение пятилетнего периода эффективного действия около 3-4 женщин из каждых 100 имеют вероятность забеременеть. Эффективность норпланта соотносима с весом женщины. Женщины с большой массой тела, особенно те, кто весит более 70 килограммов (примерно 154 фунта), имеют больше вероятности забеременеть после второго года использования норпланта, чем женщины с меньшим весом. Кумулятивный индекс беременности после пяти лет использования для женщин весом свыше 79 кг равен 8,5 на 100 женщин [8].
Когда имплантат удаляют, очевидно, фертильность быстро возвращается. В одном исследовании было обнаружено, что у 50% женщин зачатие произошло в пределах трех месяцев, а у 86% – в пределах одного года после удаления имплантата [9]. По предположению Совета по вопросам народонаселения, этот показатель в пределах одного года может достигать 88% [10].
Нарушения менструального цикла и другие побочные эффекты
Имплантаты, как и прочие моногормональные прогестагеновые контрацептивы, действительно нарушают менструальный цикл. Нерегулярное менструальное кровотечение является самым распространенным побочным эффектом и основной причиной для прекращения использования [11]. В исследовании 234 женщин с норплантом в США обнаружилось, что только у 27% были регулярные месячные, у 66% они были нерегулярные, и у 7% была аменорея, т.е. полностью отсутствовало менструальное кровотечение. К пятому году использования, 62% женщин имели регулярный цикл, у 38% цикл был нерегулярный, и сообщения об аменорее отсутствовали [12]. В целом, в условиях клинических и практических испытаний по всему миру, от 60% до 100% женщин, использующих норплант, имели эпизоды нерегулярного менструального кровотечения; причем обычно особенно сильные нарушения происходили в первые шесть месяцев после имплантации [13].
Другие побочные эффекты включают головную боль (отмечалась у 4%-24% женщин в различных исследованиях), головокружение, потерю аппетита, изменения веса (как прибавление, так и потеря), нервозность, беспричинная смена настроения, болезненность молочных желез, боль в нижней части живота, боль и инфекция на месте имплантации, облысение, угревая сыпь и другие проблемы с кожей [14]. Исследования показывают, что у использовавших норплант между 20% и 30% всех беременностей были внематочными [15].
Как указывает журнал Medical Letter, “менструальные нарушения и другие неблагоприятные эффекты могут сделать имплантаты неприемлемыми для некоторых пациенток” [16]. Имплантаты не рекомендуется использовать кормящим матерям, так как действие этого гормона на младенцев не известно [17].
Как и с прочими гормональными методами, мало известно о возможных долгосрочных воздействиях имплантатов. Также нет полной информации о том, что произойдет, если оставить имплантат на месте более пяти лет. Доза высвобождающегося прогестина постепенно уменьшается, и это приводит к опасениям, что риск внематочной беременности или беременности с воздействием прогестина на плод возрастает [17а]. Безусловно, такие случаи бывают в клинической практике: у 14 из 52 женщин в Бразилии при повторных осмотрах обнаружили норплант, который находился там дольше, чем 5 лет. Поскольку клинические испытания с участием этих женщин завершились, врачи, имплантировавшие норплант, покинули это место, а другие врачи не знали, как удалить имплантаты [18].
| Законодательные предложения в США по принудительному использованию норпланта: 1991 – начало 1993 гг.
Предложения, находившиеся в стадии рассмотрения в феврале 1993 г. ПОБУДИТЕЛЬНЫЕ СТИМУЛЫ ДЛЯ ЖЕНЩИН, ПОЛУЧАЮЩИХ СОЦИАЛЬНОЕ ПОСОБИЕ (ГОСУДАРСТВЕННАЯ ПОМОЩЬ)1 Аризона и Вашингтон: $500 + $50/год; УМЕНЬШЕННЫЕ ПОСОБИЯ БЕЗ НОРПЛАНТА Флорида: социальное пособие $258/месяц без норпланта, $400/месяц с норплантом, независимо от количества детей; ОБЯЗАТЕЛЬНОЕ ИСПОЛЬЗОВАНИЕ НОРПЛАНТА Вашингтон: обязательное имплантирование норпланта согласно постановлению суда для матерей с плодным алкогольным синдромом или имеющих маленьких детей-наркоманов. Законодательные предложения 1991 и 1992 гг., которые были либо отклонены, либо сняты ПОБУДИТЕЛЬНЫЕ СТИМУЛЫ ДЛЯ ЖЕНЩИН, ПОЛУЧАЮЩИХ СОЦИАЛЬНОЕ ПОСОБИЕ Канзас, Луизиана и Техас; УМЕНЬШЕННЫЕ ПОСОБИЯ БЕЗ НОРПЛАНТА Миссисипи: социальные пособия, пособия на продукты питания, жилье и пособия по инвалидности уменьшаются, если женщина с 4 или более детьми отказывается от норпланта; ОБЯЗАТЕЛЬНОЕ ИСПОЛЬЗОВАНИЕ НОРПЛАНТА Канзас и Колорадо: условие условно-досрочного освобождения для женщин, осужденных за правонарушения, связанные с наркотиками; Примечание: Женщины, получающие социальное пособие, во всех штатах получают бесплатные контрацептивы, включая норплант Источники: Alan Guttmacher Institute, State Reproductive Health Monitor: Legislative Proposals and Actions, Feb 1993, vol. 4(1) p6; Alan Guttmacher Institute, Norplant: Opportunities and Perils For Low-Income Women. Special Report #1, December 1992. |
Недостатки
Безусловно, серьезным недостатком норпланта является то, что женщины зависят от врачей в том, что касается его удаления. В исследовании, проводившемся в 1986-1987 гг. в Доминиканской республике, Египте, Индонезии и Таиланде, во всех четырех странах обнаружились случаи, когда “женщин не удовлетворяло то, как происходило удаление по требованию [19].”
Еще одним важным недостатком является стоимость этого метода. Имплантат является одним из самых дорогих существующих вариантов контрацепции: он примерно вдвое дороже оральной контрацепции и в 18 раз дороже ВМС [20]. Даже в издании США Contraceptive Technology Update в статье о норпланте отмечалось, что цена этого средства – примерно 300 долларов США – плюс затраты на введение и удаление не позволят использовать его женщинам с низким уровнем доходов [21].
В развивающихся странах финансовые затраты на норплант в программах планирования семьи могут привести к ухудшению других услуг здравоохранения, так как скудные ресурсы тратятся на то, чтобы обучить работников здравоохранения предоставлять имплантаты населению. Большие расходы также могут быть фактором, препятствующим удалению имплантатов до истечения пятилетнего срока. Например, в Таиланде “из-за стоимости этого метода, при выборе норпланта женщин в стандартном порядке информируют о том, что имплантаты пригодны для долгосрочных интервалов между родами и не будут удаляться по причине небольших побочных эффектов” [22]. Др. Сулейман Састравината [Sulaiman Sastrawinata], исполнительный директор Координационного Совета Индонезийских исследований фертильности, говорит, что норплант “дорогой метод, если не использовать его в течение [пятилетнего] периода, на который он рассчитан [23].” На сотрудников здравоохранения и программ семейного планирования может оказываться определенное давление с целью обеспечить, чтобы женщины не прекращали использовать норплант досрочно.
Условия для использования
Норплант представляет собой технологию, которая требует высоких стандартов здравоохранения, если выполнять условия ее безопасного применения. Сомнительно, что такие стандарты могут быть достигнуты во многих развивающихся странах, где проживают большинство женщин, использующих контрацепцию. Также сомнительно, что в этих странах можно обеспечить достаточную подготовку и обучение для тех, кто будет вводить и удалять имплантаты. В отчете об исследовании в четырех странах – Доминиканской республике, Египте, Индонезии и Таиланде – делался вывод о том, что “предоставляющим эту услугу лицам необходима дальнейшая техническая подготовка по введению, консультациям и удалению норпланта” [24].
Информация для самих женщин далеко не идеальна. Например, в Бангладеш в одном из первых рекламных материалов для привлечения женщин к клиническим испытаниям норпланта этот препарат подавался в самых пылких выражениях как “чудесное нововведение современной науки” [25].
Совет по вопросам народонаселения признает, что конструкция норпланта требует осторожности при введении его в клиническую практику. Совет говорит, что для введения норпланта в практику он стремится найти такие места, где женщинам могут быть обеспечены следующие условия:
- реальный выбор методов;
- точная, сбалансированная информация;
- непринужденные отношения с предоставляющим эту услугу лицом;
- щадящее, правильное введение;
- чуткость при решении проблем;
- доступ к удалению по требованию; и
- удаление после пятилетнего срока [26].
Однако эти условия не всегда выполняются даже там, где Совет по вопросам народонаселения спонсировал пилотные испытания или обеспечивал техническую помощь для внедрения норпланта в программы семейного планирования [27].
В Финляндии в одном опросе врачей, которые имели опыт введения норпланта, было обнаружено, что ни один из них не считал имплантат контрацептивом первого выбора. Сходные данные отражены в литературе об использовании норпланта в Финляндии: содержание всех статей, опубликованных в 1980-х гг., наводят на мысль, что норплант в Финляндии не должен заменить существующие методы, и что основным рынком для него будут развивающиеся страны [28].
Разработчики политики из стран, которые еще не ввели норплант в практику, должны подумать, имеет ли этот метод преимущества по сравнению с уже имеющимися контрацептивами. Могут ли они выполнять приемлемые нормы по обеспечению этой услуги, включая удаление по просьбе женщины? Могут ли они в конечном счете позволить себе расходы по обеспечению населения норплантом, включая расходы на непрерывное обучение по введению и удалению, а также расходы на последующее наблюдение женщин с целью следить за их здоровьем и обеспечить, чтобы имплантаты были удалены через пять лет?
Индонезия была первой страной, осуществившей широкомасштабное применение норпланта: более 886 тысяч женщин получили этот имплантат между 1987 и 1990 гг. Имплантаты оказались чрезвычайно успешным методом, когда их вводили обученные медики в стерильных условиях клиник, однако возникли проблемы, когда норплант включили в так называемую “сафари” – программу, в рамках которой работники здравоохранения приезжают в деревню на один день, чтобы убедить как можно больше женщин использовать контрацепцию. При таких обстоятельствах индивидуальные консультации и информация о побочных эффектах “обычно сводится к минимуму”. В одном исследовании Совета по вопросам народонаселения было обнаружено, что многие работники здравоохранения не получали стандартного обучения методам введения и удаления, что приводило к случаям помещения имплантатов глубоко в мышцу и к их неполному удалению. Отсутствие стерильного инструментария усугубляло риск инфекции. Неудачи при выявлении уже беременных женщин также привели к тому, что ряду женщин пришлось удалять имплантаты. Не было обнаружено никаких пороков у детей, которые родились доношенными у этих женщин, однако не выяснено действие норпланта на развитие плода, хотя в целом известно, что прогестагены являются потенциальными тератогенами. Несмотря на рекомендацию Совета по вопросам народонаселения замедлить реализацию программы, чтобы дать время на соответствующее обучение медиков, правительство Индонезии приступило к реализации этой программу еще в шести городах [29].
Недостаточно сказать, что необходимо выполнять определенные условия, а затем игнорировать тот факт, что они не выполняются; конструкция норпланта делает возможным его неправильное использование, так как для удаления требуется хирургическая операция. Норплант был создан с определенными качествами: высокая эффективность на протяжении длительного периода времени. Это полезные качества для служб планирования семьи, цель которых -быстрое снижение роста населения. Однако это также означает отсутствие контроля со стороны женщин и высокую частоту побочных эффектов, осложняющих жизни.
Рекомендации к действию
- Если нельзя предоставить имппантаты безопасно, уверенно и при полностью обоснованном выборе женщины, то их не следует предоставлять.
- Это означает признать, что имппантаты не являются контрацептивами первого выбора, и следует изъять их из обычного рынка фармацевтических средств, ограничивая их наличие и использование только такими местами, где могут выполняться условия их безопасного использования. Следует пересмотреть их включение в большинство текущих программ планирования семьи.
- Любой женщине, рассматривающей возможность использования имплантатов, должна быть предоставлена полная информация об альтернативных методах, и ей должна быть дана возможность испробовать другие методы на их приемлемость.
- Женщину, сделавшую выбор в пользу имплантата, вначале следует проинформировать о преимуществах и побочных эффектах имплантатов, и необходимо тщательно ее обследовать, чтобы выявить возможные противопоказания. После получения имплантата она должна наблюдаться, чтобы можно было отслеживать любые неблагоприятные эффекты, и иметь возможность удалить имплантат по ее просьбе.
- Следует сосредоточить исследовательские проекты на улучшении доступности и удобства тех имеющихся методов контрацепции, которые контролируются пользователем, включая механические методы.
Источники
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
 |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
26. Заместительная гормональная терапия
Торгуя вечной молодостью
Фармацевтическая промышленность воспринимает женщин как «рынок». На одном симпозиуме в Торонто по вопросам менопаузы, спонсором которого была фирма Ayerst, некий представитель фармацевтической промышленности заметил одному из организаторов, что доля женщин, принимающих премарин [связанный эстроген] была заметно ниже, чем в Соединенных Штатах. Он добавил: «Это же огромный нетронутый рынок!» [1]

Реклама Wyeth/Ayersf препарата премарин играет на страхе старения, QIMP, Пакистан, 1990 |
Возьмите контингент здоровых женщин в возрасте около 50 лет, женщин, у которых вот-вот прекратятся месячные (наступит менопауза), и убедите их, что их время кончается, что молодость будет потеряна для них навсегда. Затем объявите им хорошую новость: есть способ удержать стрелки часов их жизни – с помощью эстрогенной терапии. Как любит повторять женщинам всего мира одна фармацевтическая фирма, Wyeth/Ayerst: “Время не ждет ни одну женщину… пока она не начнет использовать… премарин (связанные эстрогены) [2].” В 1990 г. в Пакистане женщинам, которые использовали премарин, обещали “дар времени” [3]. В 1990 г. в Новой Зеландии компания Sobering рекламировала свой эстрогенный препарат в издании New Zealand Doctor с таким заголовком: “Чтобы женщина продолжала получать удовольствие от того, что она женщина” [4]. В США фирма Ciba-Geigy рассказывала женщинам, что “перемена в жизни” не означает, что им надо изменить свои занятия спортом, или что мужчины больше не будут интересоваться ими. Все, что им надо было сделать – это пользоваться препарат фирмы Ciba эстрадерм (трансдермальный эстроген) [5].
Продвижение на рынок эстрогенов для постклимактерических женщин – прибыльный бизнес. Ведущим продуктом в области “заместительной гормональной терапии” (ЗГТ) является премарин фирмы Wyeth-Ayerst. В 1991 г. он занимал 25-ое место в списке самых продаваемых лекарств в мире, с общим объемом продаж в 569 миллионов долларов США [6]. В 1992 г. премарин стал самым частоназначаемым лекарством в США. Он также стал самым продаваемым в мире продуктом фирмы Wyeth с общим оборотом продаж в 642 миллиона долларов США, что составляло свыше 17% всего оборота фирмы от продаж фармацевтических препаратов [7].

В рекламе на Филлипинах (PIMS, декабрь 1988), Wyeth/Ayerst утверждает, что показанием к использованию премарина является «состояние дефицита эстрогена, характерное для менопаузы и после менопаузы» |
Прибыльный-то он прибыльный, но дает ли он что-то для здоровья? Есть ли какая-то причина, по которой 30% постклимактерических женщин в США и 10% женщин в Австралии и Великобритании [8] должны потреблять сильнодействующие гормоны, о которых известно, что они связаны с повышенным риском развития некоторых видов раковых заболеваний? Да, – говорит фармацевтическая промышленность, часто при поддержке красноречивых энтузиастов-медиков и самих женщин. Нет, вряд ли – свидетельствует подавляющее большинство научных данных.
Менопауза – это не болезнь
Независимо от того, предпочла ли женщина иметь детей или нет, менопауза знаменует переходный этап в ее жизни как окончание ее репродуктивных лет. То, как женщина переживает менопаузу, зависит от отношения ее самой и общества к периоду старения у женщин, а также от масштаба и качества ее отношений с другими людьми [9]. “Менопауза – не болезнь, а переходный период в жизненном цикле,” – считает медицинский антрополог Маргарет Локк [Margaret Lock] [10]. У большинства женщин она проходит с минимальным дискомфортом или потребностью в медицинском вмешательстве [11].
Однако, некоторые женщины во время менопаузы могут испытывать разнообразные симптомы: ощущение жара (так называемые “приливы”), потливость, нарушение сна и беспричинные смены настроения, сухость во влагалище. “Приливы” и вагинальная сухость могут быть прямо связаны с изменением уровней гормонов. И потому фирмы-изготовители гормональных препаратов продвигали использование эстрогена как способ регулирования того, что получило название “состояние дефицита” при менопаузе [12]. Вся концепция заместительной гормональной терапии сама по себе является рекламным трюком. Гормоны не пропали – и замещать их не надо. В действительности, есть другие варианты для лечения названных симптомов (как показывает текст в рамке).
Немедикаментозные методы при климактерических симптомах
Источники: Phillips, A., Rakusen, J. (eds) and the Boston Women’s Health Collective, The New Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, pp454-9; National Women’s Health Network, Taking Hormones and Women’s Health: Choices, Risks, Benefits, Washington, 1989, pp6-7 |

В Нидерландах Ciba Geigy называет эстрадерм “идентичным природному” заместителем, Climacterium Jornal, март 1992 |
Тем не менее уже длительное время прилагаются усилия, чтобы убедить женщин, что это не так. В 1960-ые гг. гинекологу из Нью-Йорка др. Роберту Уилсону [Robert Wilson] приписывают заслугу мобилизации мнений – как в медицинских кругах, так и среди женщин – в пользу применения эстрогена для устранения неприятных воздействий менопаузы. В 1963 г. с помощью 1,3 миллионов долларов, полученных от фармацевтической промышленности, он основал Фонд Уилсона для продвижения эстрогена. За 10 лет объем продаж эстрогена в США вырос в четыре раза. К 1975 г. эстроген стал одним из пяти лекарств-“бест-селлеров” в США. Мыльный пузырь лопнул, когда в том же году были опубликованы результаты исследований, где использование эстрогена связывалось с повышенным риском рака эндометрия [13]. С тех пор дальнейшие исследования показали без всякого сомнения, что долгосрочное использование моногормонального эстрогена (нескомпенсированного эстрогена) вызывает увеличение риска рака эндометрия в 3-8 раз [14]. Это привело к практике комбинирования эстрогена с прогестагеном, который, как полагают, нейтрализует действие нескомпенсированного эстрогена [15]. Однако по-прежнему остаются невыясненными вопросы о том, какой эффект может давать комбинированная терапия.
Риск рака молочной железы
Возможное увеличение риска рака молочной железы у принимающих эстроген также повлекло сокращение объема продаж во многих странах в конце 1970-ых и начале 1980-ых годов. Рак молочной железы является самой распространенной формой рака у женщин в развитых странах [16]. По данным мета-анализа 16 исследований, использование заместительной эстрогенной терапии в течение 15 лет связывается с увеличением риска рака молочной железы на 30% [17]. Анализ 10 исследований по использованию ЗГТ в течение более 8 лет обнаружил возрастание риска рака молочной железы на 25% [18]. Перспективное исследование более 23 тысяч женщин в Швеции выявило, что у тех, кто проходил заместительную эстрагонную терапию, риск рака молочной железы возрастал на 10%. Этот риск увеличивался с длительностью терапии; у женщин, использовавших ЗГТ дольше 9 лет, риск развития рака молочной железы увеличивался на 70%. Исследование также обнаружило, что добавление прогестагена “не давало защиты от развития рака молочной железы”, хотя число женщин, использовавших комбинированную ЗГТ, было невелико [19]. Другой мета-анализ 37 оригинальных исследований выявил общее увеличение риска рака молочной железы на 6%; но у женщин, применявших эту терапию длительно (более 12 лет), он был равен 63% [20]. В одном крупном перспективном исследовании в США – исследовании состояния здоровья медсестер – не было обнаружено повышенного риска у ранее пользовавшихся ЗГТ, даже у тех, у кого этот период терапии превышал 10 лет; однако было обнаружено увеличение риска на 36% среди тех, кто пользовался ЗГТ на момент исследования [21].
В отношении некоторых исследований имеются проблемы. Как и с оральными контрацептивами, дозировка и тип ЗГТ с годами изменялись, что затрудняет оценку той терапии, которая используется в данное время. Результаты многих исследований основываются на формах моногормональной эстрогенной терапии (нескомпенсированные эстрогены) с высокими дозами эстрогена. К тому же не всегда ясно, принималось ли во внимание при оценке риска предыдущее использование оральных контрацептивов [22].
Помимо озабоченности по поводу раковых заболеваний, ЗГТ не свободна от неблагоприятных эффектов, некоторые из которых проявляются в тяжелой форме. Среди них: головные боли, болезненность молочных желез, тошнота, перемены настроения, головокружение, фиброматозные образования и нарушение баланса витаминов [23]. Эстроген “может способствовать развитию некоторых классов инфекций, особенно – мочеполовых путей” [24], его также связывали с повышенным риском возникновения желчнокаменной болезни [25].
Пониженный риск сердечно-сосудистых заболеваний?
Два результата исследований в середине 1980-х годов вернули былую популярность ЗГТ. Во-первых, в некоторых исследованиях было обнаружено, что у применявших ЗГТ женщин было меньше вероятности перенести сердечный приступ; а во-вторых, в нескольких исследованиях было найдено, что естественный процесс потери костной ткани был менее выраженным у женщин, которые пользовались ЗГТ. У женщин, которые принимают эстрогены после менопаузы, риск ишемической болезни сердца на 50% ниже, чем у женщин, не использующих ЗГТ. Также есть некоторые данные, указывающие на аналогичное снижение риска инсульта [26], хотя последующее наблюдение в течение 10 лет свыше 48 тысяч женщин в рамках Исследования состояния здоровья медсестер в США не смогло обнаружить какого-либо изменения в риске инсульта [27].
Однако существуют проблемы с использованием ЗГТ в качестве защитной или превентивной меры против сердечно-сосудистых заболеваний. Во-первых, результаты исследований основаны на использовании только лишь моногормонального эстрогена. Во-вторых, в большинстве случаев данные основываются на эмпирических исследованиях, которые могут быть необъективными при отборе: по своему социальному и экономическому статусу женщины, которые принимали эстроген, могли иметь лучшее здоровье и, следовательно, уже в силу этого – меньший риск развития сердечно-сосудистого заболевания. В-третьих, изменения образа жизни являются важными мерами профилактики сердечно-сосудистых болезней, которые не получили адекватного сопоставления с фармакотерапией. Поскольку не проводилось рандомизированных клинических испытаний, нет данных, позволяющих рекомендовать широкое использование этого гормонального лекарства для профилактики заболевания. Также нет данных, демонстрирующих, какое воздействие имело бы использование эстрогена в комбинации с прогестагеном. Таким образом, использование ЗГТ для профилактики сердечно-сосудистых болезней вряд ли является обоснованным показанием [28].
Остеопороз
Остеопороз – потеря костной ткани, в результате которой кости становятся хрупкими и повышается вероятность их переломов; эта проблема становится более важной и масштабной по мере того, как население стареет. Тем не менее, остеопороз встречается редко у здоровых предклимактерических женщин, не имеющих переломов в анамнезе [29]. Уменьшение плотности костной ткани -естественный процесс старения организма. Есть два основных типа остеопороза: старческий и постклимактерический. Причины старческого остеопороза связаны с процессом старения; он обычно обнаруживается у людей старше 70 лет и поражает в два раза больше женщин, чем мужчин. Постклимактерический остеопороз главным образом связан с гормональными изменениями, наступающими после менопаузы; это состояние можно обнаружить в любом возрасте в период от 51 до 75 лет. Хотя гормональные изменения – важный фактор, они не являются единственной причиной, так как мужчины также страдают этой формой остеопороза; однако соотношение женщин и мужчин составляет 6 к 1. В конечном итоге возрастная потеря костной ткани является причиной большей потери костной ткани, чем та, которую можно приписать менопаузе [30].
Чтобы привлечь внимание к тяжести остеопороза и связанных с ним расходов, часто используются впечатляющие статистические данные. Это заболевание обходится дорого, поскольку может привести к большому количеству переломов у пожилых людей костей тазобедренного сустава и других переломов, которые часто требуют госпитализации и последующего ухода. В США в 1992 г. затраты на лечение остеопорозных переломов костей тазобедренного сустава составили, по подсчетам, около 7 миллиардов долларов [31]. Ежегодно сообщается о 700 тысячах случаев перелома костей тазобедренного сустава в Европе, Японии и США; и около 20% пациентов в течение 6 месяцев умирают от осложнений [32]. Однако, эти смерти могут быть в большей степени связаны с неправильным питанием среди пожилых людей, чем в переломом или с остеопорозом [33].
Эти переломы костей тазобедренного сустава могут иметь мало или не иметь никакого отношения к постклнмактерическому остеопорозу. Переломы костей тазобедренного сустава более вероятны после 70 лет и являются результатом возрастного остеопороза. По-видимому, в этом случае ЗГТ приносит мало пользы. Самой эффективной терапией является увеличение кальция в рационе [34].
В исследовании, проведенном в Австралии, обнаружилось, что потерю костной ткани можно замедлить или предотвратить с помощью физических упражнений в комплексе с добавками кальция в пищу или с ЗГТ. Хотя метод упражнения-ЗГТ был более эффективным, чем упражнения-кальций, он также вызывал больше побочных эффектов, и поэтому требовал наблюдения врача. В результате исследователи пришли к выводу, что если бы метод терапевтического вмешательства выбирался для всех женщин, то следовало бы выбрать добавки кальция в пищу плюс физические упражнения [35].
Вопрос, который не всегда задают в отношении медицинской терапии, но который становится все более важным в свете экономических ограничений, затрагивающих систему медицинской помощи в большинстве стран, – насколько экономически эффективна эта терапия.
| Немедикаментозная терапия для профилактики потери костной ткани и переломов
Меры по профилактике остеопороза наиболее эффективны, если начать применять их в раннем возрасте:
Источники: Urrows, S.T., Freston, M.S., and Pryor, D.L, “Profiles in osteoporosis”, American Journal of Nursing, Dec 1991, ррЗЗ-9; Breslau, N.A., “Osteoporosis: Management”, Seminars in Nephrology, Vol 12, No 2, Mar 1992, pp116-26; Forbes, A.P., “Fuller Albright: his concept of postmenopausal osteoporosis and what came of it”, Critical Orthopaedics and Related Research, No 269, Aug 199), pp128-141. |
Предварительные данные, полученные в одном регионе Великобритании, позволяют предположить, что использование ЗГТ в течение 10 лет со времени менопаузы через 20 лет приведет к снижению переломов костей тазобедренного сустава примерно лишь на 5-10%. Такое сокращение не даст никакой экономии чистых затрат [36].
Анализ использования ЗГТ в Австралии выявил, что хотя в целом ЗГТ была экономически выгодна для женщин с симптомами менопаузы, для постклимактерических женщин без этих симптомов эффективность ЗГТ как профилактики остеопороза не оправдывала затрат на нее [37].
Если ЗГТ назначается для профилактики остеопороза, она должна продолжаться не менее 10-15 лет. Если прекратить ее раньше, ЗГТ, по-видимому, будет ускорять потерю костной массы [38]. Другими словами, она не предотвращает, а только отдаляет неизбежную потерю костной ткани. Также ЗГТ имеет лишь кажущуюся эффективность при постклимактерическом остеопорозе. Если на фоне постклимактерического остеопороза случаются переломы, то они, вероятнее всего, будут спинальными. От 5% до 30% женщин, получающих ЗГТ в дозировке, которая считается достаточной для профилактики потери костной ткани, тем не менее страдают уменьшением плотности костной ткани [39]. Кроме того, большинство смертельных исходов у женщин с низкой минеральной плотностью кости не связано с частотой переломов, – “наблюдение, которое необходимо учесть при оценке потребности в скрининге плотности костной ткани и программ профилактики переломов, и экономической эффективности обеих этих мер” [40].
Др. Фред Бенджамин [Fred Benjamin], ассоциированный директор отделения акушерства и гинекологии больниц Квинз [Queens Hospital] в Нью-Йорке, утверждает, что “имеется всемирный консенсус врачей в пользу мнения, что за исключением случаев, когда имеется какое-либо противопоказание, каждой постклимактерической женщине следует назначать эстроген бессрочно в целях профилактики остеопороза и из-за других благоприятных эффектов” [41]. Такого всемирного консенсуса определенно не существует. Др. Нелл Бреслау [Neil Breslau], сотрудница Юго-Западного медицинского Центра Техасского Университета, Центра метаболизма минеральных веществ и клинических исследований подчеркивает, что “не у всякой женщины после менопаузы возникнет остеопороз” [42]. Только у одной женщины из четырех есть вероятность развития тяжелого и инвалидизирующего остеопороза в пожилые годы [43]. По словам Ханса-Олава Адами [Hans-Olav Adami], ведущего шведского исследователя в области ЗГТ, “требуются рандомизированные контрольные испытания, чтобы обеспечить необходимую основу для широкомасштабного превентивного использования ЗГТ” [44].
Рассеивая заблуждения
Женщины, у которых наступает менопауза, не больны. Подвергнуть их ежедневной дозе гормонов, о которых известно, что они потенциально могут вызывать жизнеугрожающее заболевание – такое решение не должно быть легким. Итак, зачем использовать ЗГТ?
Если причина в том, чтобы облегчать симптомы менопаузы, тогда речь идет об ограниченном количестве женщин, которым необходимо использовать ЗГТ, и продолжительность терапии также должна быть ограничена. В любом случае, имеются эффективные немедикаментозные альтернативы, которые следует рекомендовать прежде всего, так как они более экономически эффективны и несут меньший риск побочных эффектов. Если выбор делается в пользу ЗГТ, то используя минимальную возможную дозу для облегчения симптомов и постепенно снижая дозировку, можно добиться того, что после прекращения ЗГТ симптомы не возобновятся.
Если причина – профилактическое лечение остеопороза, тогда необходимо серьезно рассмотреть возможность того, что женщине придется применять ЗГТ в течение 30 или более лет. Пока не имеется доказательств того, какой эффект -положительный или отрицательный – может иметь такая длительная терапия, хотя есть опасения в отношении возможного увеличения риска развития рака молочной железы при длительной терапии. Также не имеется веских доказательств, что использование ЗГТ будет гарантировать, что в пожилые годы женщина не будет страдать от неблагоприятных последствий переломов костей тазобедренного сустава.
Если причина – профилактическое лечение сердечно-сосудистых заболеваний, то для обоснования такой терапии нет достаточных данных.
Из этого ясно следует, что польза ЗГТ как терапии ограничена. Однако фармацевтическая промышленность не жалеет денег для рекламы в следствии чего, ЗГТ назначается большому (как можно большему) числу женщин.
Во многих современных рекламных материалах эти три возможные преимущества – нет симптомов менопаузы, нет страха остеопороза и защита от сердечно-сосудистых заболеваний – часто описываются так, как будто все это достижимо без каких-либо проблем. Хотя широкое распространение ЗГТ главным образом ограничено промышленно развитыми странами, и в этих странах ЗГТ прежде всего используют женщины из более высоких социально-экономических слоев [45], фармацевтическая промышленность продвигает ЗГТ также и в развивающихся странах.
То, что началось как кампания по продаже, которая “эксплуатировала существующую социально-обусловленную боязнь старения и потери статуса” [46], связанную с менопаузой, сейчас включает страх перед остеопорозом и сердечнососудистыми заболеваниями в качестве стимулов для использования ЗГТ. Вместо еще большей гиперактивности в сфере сбыта и рекламы, играющей на чувствах потребителей, настало время тщательного изучения истинной роли ЗГТ.
Рекомендации к действию
- Не следует рекомендовать ЗГТ для широкого использования всеми женщинами в период менопаузы или после нее.
- Требуются дальнейшие исследования, включая контролируемые испытания, для изучения общих преимуществ и риска ЗГТ.
- Необходимо ввести строгие меры контроля за продвижением ЗГТ.
- Женщины, рассматривающие использование ЗГТ для облегчения симптомов менопаузы или для профилактики хронического заболевания, должны получать полную, объективную информацию о риске и пользе, включая немедикаментозные варианты. Для профилактики заболеваний информация должна включать оценку их личного риска и информацию о воздействиях конкретного рекомендуемого типа терапии на клинически значимые состояния, такие как переломы костей тазобедренного сустава, сердечные приступы и инсульт.
Источники
- Ford, A.R., “Hormones: getting out of hand”, in: McDonnell, K. (ed.), Adverse Effects; Women and the Pharmaceutical Industry, Penang, IOCU, 1986, pp27-40.
- Advertisement, MIMS Caribbean, January 1991, inside front cover.
- QIMP, Vol 22, Nos 1/2, Mar-Aug 1990, facing p70.
- Coney, S., “The exploitation of fear: hormone replacement therapy and the menopausal woman”, in: Davis, P. (ed.), For Health or Profit?: Medicine, the Pharmaceutical Industry, and the State in New Zealand, Auckland, Oxford University Press, 1992, pp179-207.
- US Congress, Office of Technology Assessment, The Menopause, Hormone Therapy, and Women’s Health, OTA-BP-BA-88, Washington, US Government Printing Office, May 1992, p71.
- Anon., “Top 25 products in 1991”, Scrip, No 1717, 13 May 1992, p28.
- Anon., “New products boost AHP in 1992”, Scrip, 1817, 4 May 1993, pp18-19.
- Coney, op cit.
- Roberts, P.J., “The menopause and hormone replacement therapy: views of women in general practice receiving hormone replacement therapy”, British Journal of General Practice, Vol 41, Oct 1991, pp421-4.
- Lock, M., “Contested meanings of the menopause”, Lancet, Vol 337, 25 May 1991, pp1270-2.
- National Women’s Health Network, Taking Hormones and Women’s Health: Choices, Risks, Benefits, Washington, 1989, pp2 and 6.
- Ford, op cit.
- Coney, op cit.
- Grady, D. and Ernster, V., “Invited commentary: Does postmenopausal therapy cause breast cancer?”, American Journal of Epidemiology, Vol 134, No 12, 1991, pp1396-1400.
- Anon., “FDA committee recommends approval of oestrogen/progestogen use”, Scrip, No 1632, 1O Jul 1991, p24.
- Sillero-Arenas, M., Delgado-Rodriguez, M., et al, “Menopausal hormone replacement therapy and breast cancer: a meta-analysis”, Obstetrics and Gynecology, Vol 79, No 2, Feb 1992, pp286-94.
- Anon., “Breast cancer risk with long-term HRT”, Scrip, No 1613, 3 May 1991, p25.
- Grady and Ernster, op cit.
- Bergkvist, L., Adami, H-0., et al, “The risk of breast cancer after estrogen and estrogen-progestin replacement”, New England Journal of Medicine, Vol 321, No 5, 3 Aug 1989, pp293-7.
- Sillero-Arenas, et al, op cit.
- Colditz, G.A., Stampfer, M.J., et al, “Prospective study of estrogen replacement therapy and risk of breast cancer in postmenopausal women”, Journal of the American Medical Association, Vol 264, No 20, 28 Nov 1990, pp2648-53.
- Goddard, M.K., “Hormone replacement therapy and breast cancer, endometrial cancer and cardiovascular disease: risks and benefits”, British Journal of General Practice, Vol 42, Mar 1992, pp 120-5.
- O’Donnell, M., “Improving on nature”, International Management, Oct 1992, p87; Phillips, A., Rakusen, J. (eds) and the Boston Women’s Health Collective, The New Our Bodies, Ourselves (2nd UK edition), London, Penguin Books, 1989, p457.
- Styrt, B. and Sugarman, В., “Estrogens and infection”, Reviews of Infectious Diseases, Vol 13, 1991, pp1139-50.
- National Women’s Health Network, op cit, p9.
- MacLennan, A., “Women, cardiovascular disease and hormone replacement therapy”, Medical Journal of Australia, Vol 156, 20 Jan 1992, pp77-8.
- Stampfer, MJ., Colditz, G.A., et al, “Postmenopausal estrogen therapy and cardiovascular disease: ten-year follow-up from the Nurses’ Health Study”, New England Journal of Medicine, Vol 325, No 11, 12 Sep 1991, pp756-62.
- Barrett-Connor, E. and Bush, T.L., “Estrogen and coronary heart disease in women”, Journal of the American Medical Association, Vol 265, No 14, 10 Apr 1991, pp1861-7.
- Urrows, S.T., Freston, M.S., and Pryor, D.L., “Profiles in osteoporosis”, American Journal of Nursing, Dec 1991, ррЗЗ-39.
- Rubin, C.D., “Southwestern Internal Medicine Conference: Age-related osteoporosis”, American Journal of Medical Sciences, Vol 301, No 4, Apr 1991, pp281-98.
- Gallagher, J.C., “Pathophysiology of osteoporosis”, Seminars in Nephrology, Vol 12, No 2, Mar 1992, pp109-15.
- Anon., The European Market for Osteoporosis Treatment Products, London, Frost and Sullivan, 1992.
- Phillips and Rakusen, op cit, p469.
- Rubin, op cit.
- Prince, R.L., Smith, M., et al, “Prevention of postmenopausal osteoporosis: a comparative study of exercise, calcium supplementation, and hormone-replacement therapy”, New England Journal of Medicine, Vol 325, No 17, 24 Oct 1991, pp1189-95.
- Pitt, F.A. and Brazier, J., “Hormone replacement therapy for osteoporosis”, Lancet, Vol 335, 21 Apr 1990, p978.
- Cheung, A.P. and Wren, B.G., “A cost-effectiveness analysis of hormone replacement therapy in the menopause”, Medical Journal of Australia, Vol 156, 2 Mar 1992, pp312-16.
- Urrows, et al, op cit; US Congress, op cit, p38.
- Stevenson, J,C., Cust, M.P., et al, “Effects of transdermal versus oral hormone replacement therapy on bone density in spinal and proximal femur in postmenopausal women”, Lancet, Vol 336, 4 Aug 1990, pp265-9.
- Browner, W.S., Seeley, D.G., et al, “Non-trauma mortality in elderly women with low bone mineral density”, Lancet, Vol 338, 10 Aug 1991, pp355-8.
- Eagan, А.В., “The estrogen fix”, Ms., Apr 1989, pp38-43.
- Breslau, N.A., “Osteoporosis: Management”, Seminars in Nephrology, Vol 12, No 2, Mar 1992, pp116-26.
- Forbes, A.P., “Fuller Albright: his concept of postmenopausal osteoporosis and what came of it”, Critical Orthopaedics and Related Research, No 269, Aug 1991, pp128-141.
- Adami, H-0., “Long-term consequences of estrogen and estrogen-progestin replacement”, Cancer Causes and Control, Vol 3, 1992, pp83-90.
- Coney, op cit.
- Ibid.
| ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА
ЭНДРЮ ЧЕТЛИ. ПРОБЛЕМНЫЕ ЛЕКАРСТВА |
| Главы: | 1 | 2 | 3 | 4 | 5 | 6 | 7 | 8 | 9 | 10 | 11 | 12 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | 26 | 27 |
27. Психотропные средства
Рассказы о зависимости
Тэсс Хигэм [Tess Higham] обратилась к своему врачу, жалуясь на сильное утомление и тревогу. Врач назначил антидепрессанты и снотворные таблетки. Последствием этого назначения стала зависимость от психотропных лекарств, которая продолжалась 21 год. Последние 5 лет из этого периода она принимала триазолам (гальцион). Она говорит об этом так: «Я потеряла 21 год моей жизни из-за привычки к лекарствам, и худшими из них были последние пять лет, когда я принимала гальцион. Я забыла о многих вещах и чувствую, как будто перенесла химическую лоботомию» [1]
Питер Ритсон [Peter Ritson] некоторое время работал в жарком климате и обнаружил, что ему трудно спать. Ему назначили транквилизатор группы бензодиазепина для приема каждый день на ночь. Это было начало двенадцатилетней зависимости от препарата, и потребовалось два года, чтобы от нее избавиться [2]
Психотропные средства являются сильнодействующими веществами, вызывающими смену настроения. Все они несут в себе риск побочных эффектов и во многих случаях вызывают психологическую или физиологическую зависимость. Они также могут быть опасными при передозировке. Имеются четыре основных типа психотропных средств:
- снотворные, применяемые для лечения нарушений сна;
- транквилизаторы или анксиолитики, применяемые для снятия тревоги;
- антидепрессанты, применяемые для лечения депрессии; и
- нейролептические средства, применяемые для лечения серьезных психозов.
Список в рамке дает названия некоторых из многочисленных лекарств в каждой из этих категорий.
Типы психотропных лекарств
|
Объем всемирного рынка психотропных средств в 1991 г. был равен 4,4 млрд. долларов США; и ожидалось, что эта цифра к 1996 г. достигнет 7,6 млрд. долларов [3]. В таблице 27.1 дается разбивка продаж по основным типам лекарств. Один лишь рынок продаж США в 1991 г. определялся в 3,3 млрд. долларов и ожидается, что к 1997 г. он достигнет цифры в 6,4 млрд. долларов. Рецепты на психотропные препараты составляют почти 20% от всех рецептов, выписываемых в США [4].
Таблица 27.1. Всемирный рынок психотропных препаратов (1991)
| Терапевтический класс | Объем всемирных продаж 1991 (млн. долларов) |
| Снотворные | 406 |
| Транквилизаторы | 1200 |
| Антидепрессанты | 1500 |
| Нейролептики* | 1244 |
| Всего | 4350 |
* включая противоэпилептические препараты и средства для лечения болезни Паркинсона
Источник: FIND/SVP, The Market for Psychotropic Drugs, New York, FIND/SVP, 1992, cited in: Anon., “Psychotropic sales $7,6 bill by 1996?”, Scrip, No 1720, 22 May 1992, p26.
Увеличение зависимости: барбитураты
На раннем этапе применения лекарств для снятия тревоги и лечения нарушений сна возникла модель образования зависимости, которая действует и по сей день. Один за другим на рынок вводился препарат в качестве безопасного заменителя аддиктивного [вырабатывающего привычку – прим. пер] лекарства, только для того, чтобы через какое-то время обнаружить, что и он вызывает зависимость. Сначала это был алкоголь и опий; затем морфин, кокаин и героин; затем хлорал. бромиды и барбитураты; и так до бензодиазепинов и их самых последних заменителей [5].
В ряду этих лекарств какое-то время популярными были барбитураты. Первоначально они предназначались для сильного седативного действия или чтобы вызвать сон. У препаратов класса барбитуратов есть много общих качеств, позволяющих заменять один на другой, но их продвигали на рынок так, как будто они имели значительные различия. Их также вначале воспринимали и часто рекламировали как безопасные средства. Веронал, созданный фирмой Bayer, является хорошим примером. Это был первый барбитурат, который появился на рынке в 1903 г. и рекламировался как “абсолютно безопасный и без токсических эффектов”. В следующие 10 лет появились сообщения о смертельных передозировках [6].
Гораздо позже стали осознавать, что лекарства вызывают зависимость. Частично это объясняется неспособностью дать точное определение терминов “наркомания”, “привыкание”, “толерантность” и “зависимость”. В толковании этих четырех терминов была большая путаница. Поскольку барбитураты назначались на длительные периоды отдельным пациентам, синдромы абстиненции диагностировались редко. Когда же абстиненция становилась заметной после прекращения приема лекарств, ее ошибочно принимали за рецидив первоначального состояния, и пациенту опять назначалась терапия.
К 1950-м гг. были собраны неопровержимые доказательства, что барбитураты действительно являются аддиктивными лекарствами, но чрезмерное их назначение продолжалось. В Великобритании потребление барбитуратов в 1950-х гг. увеличилось более чем в два раза, и продолжало возрастать в следующем десятилетии. В 1962 г. в редакционной статье The Practitioner было высказано предположение, что многие врачи выбирают путь наименьшего сопротивления и “прописывают барбитураты как “крупнокалиберное” лекарство для всех тревожных состояний и стрессов” в жизни [7].
Барбитураты по-прежнему имеются на фармацевтическом рынке в большинстве стран. Их единственный сомнительный знак отличия состоит “в том, что они являются лекарствами выбора для совершения самоубийства, для чего они чрезвычайно эффективны” [8]. Их не следует использовать для снятия тревоги [9], или в качестве седативных средств [10]. Сегодня мало показаний для их применения, разве что как противосудорожных средств для контроля эпилептических припадков; как анестезирующих препаратов; а также для уменьшающегося контингента пожилых людей, которые пользовались ими на протяжении многих лет, и для которых абстиненция будет опасной.
Барбитураты часто комбинировали с другими лекарствами, такими как анальгетики, антиспастическими средствами, препаратами против мигрени и против астмы. Для таких комбинаций нет оснований [10a].
Укрощение людей: бензодиазепины
В течение 1950-х и 60-х гг. бензодиазепины постепенно вытесняли барбитураты в качестве средств для лечения тревоги и нарушений сна. До их введения в практику первыми альтернативными барбитуратам средствами в 1950-х гг. были такие продукты, как мепробамат – вещество, подобное барбитуратам. Хотя утверждалось, что такие лекарства гораздо безопаснее, они также вызывали зависимость. Мепробамат менее эффективен, чем бензодиазепины, имеет более высокий риск образования зависимости, более опасен при передозировке, вызывает больше побочных эффектов и не имеет преимуществ перед бензодиазепинами [11]. Несмотря на эти проблемы, в 1984 г. врачи в Великобритании выписали 150 тысяч рецептов на экванил – одну из фирменных марок мепробамата [12]. Британский национальный фармакологический справочник характеризует экванил как “менее подходящий для назначения [13].”
Бензодиазепины, которые в настоящее время находятся в группе наиболее часто назначаемых лекарств в мире, своим открытием обязаны случайности. Несколько сотен миллиграммов химического вещества лежали, всеми забытые, где-то в углу лаборатории Hoffman-La Roche после того, как впервые были синтезированы химиком др. Лео Штернбахом [Leo Sternbach] в 1955 г. Другие проекты в лаборатории стали более важными, и лишь спустя два года, при уборке, забытое вещество было обнаружено во второй раз и подвергнуто анализам. Новое химическое вещество, названное хлордиазепоксидом, оказалось способным укрощать агрессивных животных без явного седативного эффекта. Новый препарат вошел на рынок под названием Либриум, и началась эра бензодиазепинов [15].
Фирма Roche выпустила либриум в продажу в 1959 г. С почти неизбежной последовательностью в 1961 г. появились первые сообщения о зависимости от лекарств класса барбитуратов [16]. К 1963 г. Roche монополизировала рынок, выпустив второй бензодиазепин – диазепам (Валиум), который стал наиболее часто назначаемым препаратом такого типа. Он также стал эталоном для целого класса седативных фармацевтических средств. Безопасность, особенно припередозировке, стала ключевым аргументом для продажи. Однако, обнаружилось, что валиум, как и либриум, вызывал зависимость. Это же относилось и к третьему бензодиазепину фирмы Roche – нитразепаму (Могадону), выпущенному на рынок в 1965 г. как снотворное.
История этих и появившихся позднее бензодиазепинов развивалась по совершенно определенной схеме: продукт, будучи сходным со своими предшественниками-конкурентами, поступал на рынок на фоне широкой рекламы, которая акцентировала внимание на безопасности этого лекарства в сравнении с барбитуратами, но не упоминала о возможности развития зависимости, и пыталась обозначить тонкое различие на базе испытаний с плохо обеспеченным контролем.
Однако бензодиазепины далеко не безопасны. Зависимость от этих препаратов образуется у 15%-44% пациентов, принимающих их длительное время [17]. Проблемой также является передозировка. В 1988 г. в США было выявлено почти 1,4 миллионов случаев передозировки. Бензодиазепины были причиной самого большого количества токсических воздействий, зарегистрированных у пациентов старше 17 лет, и увеличивали заболеваемость и смертность в случаях передозировки нескольких лекарств вместе [18].
В число распространенных побочных эффектов этих лекарств входят: дневная сонливость, легкое головокружение, вялость, нарушение координации, неуверенность походки. Реже встречаются головокружение, головная боль, желудочные боли, кожная сыпь, нечеткое зрение, изменения либидо, неясная речь, изменения крови и желтуха [19]. Пожилые люди более чувствительны к этим неблагоприятным воздействиям, многие из которых могут быть ошибочно приняты за старческое слабоумие. Потеря координации является причиной для беспокойства, так как может привести к падениям и переломам костей тазобедренного сустава [20]. Было найдено, что особенно часто причиной падения оказывался диазепам, что побудило исследователей рекомендовать не использовать этот препарат для пожилых людей [21].
| Психотропные средства и пожилые люди
Процесс старения влияет на способность организма использовать лекарства. Отличия в приеме, распределении и выведении лекарства из организма делают пожилого человека более чувствительным как к желательным, так и к нежелательным эффектам. Часто воздействие лекарства на пожилого человека поразительно отличается от того эффекта, что ожидается у более молодого пациента.1 Исследования в США показывают, что пожилым людям, составляющим одну шестую всего населения, назначается одна треть всех транквилизаторов и более половины снотворных лекарств.2 Исследования в других странах подтверждают, что пожилые люди получают непропорционально большое количество рецептов на бензодиазепины.3 Например, в Австралии снотворные назначались в “пугающих количествах”, особенно для пожилых. “Сон и старение оказались золотыми жилами для маркетинговых фирм… Невзирая на простой факт, что людям старшего возраста требуется меньше сна и они меньше спят, создан рынок сна с программой, нацеленной на пожилых. Страдающим бессоницей предлагается спасение: “спокойный, освежающий, великолепный сон”. Все, что нужно – простая таблетка.”4 Снотворные средства или транквилизаторы в “средних” дозах могут вызывать спутанность сознания и состояние, при котором человек нетвердо держится на ногах. Таблетка снотворного группы бензодиазепинов, которая в целом выводится из организма большинства более молодых людей в пределах восьми часов, может “зависать” у пожилых в течение всего следующего дня.5 При повторном использовании концентрация лекарства может увеличиваться, пока не достигнет токсических уровней. Этот эффект, напоминающий состояние похмелья, особенно отмечали в 1970-ых и 80-ых годах, когда было обнаружено, что бензодиазепины с длительным периодом полураспада (которым требуется больше времени для выведения из организма), такие как нитразепам (могадон), ассоциировались со спутанностью сознания, дезориентировкой и нарушением координации движений. Все эти симптомы могут ошибочно диагностироваться как прогрессирующее заболевание мозга или признаки старческого слабоумия. Длительное использование бензодиазепинов связывалось с падениями, переломами костей тазобедренного сустава, дневной вялостью и нарушением когнитивной функции у престарелых. Тем не менее “врачи прописывают самое большое количество медикаментов тем пациентам, которые хуже всех могут переносить долгосрочное использование снотворных.”6 Часто вызывает тревогу ситуация в домах для престарелых. “Несмотря на общую точку зрения, консенсус в отношении серьезных побочных эффектов психотропных препаратов у пожилых людей, исследования постоянно показывают, что от одной четверти до одной трети всех проживающих в доме для престарелых [в США] получают сильный или слабый транквилизатор.” Часто наибольшее использование наблюдается в тех учреждениях, где нет ни достаточных условий, ни достаточной подготовки персонала для соответствующего ухода за пожилыми людьми. “Учреждения с небольшими ресурсами скорее всего не будут иметь хорошо спланированные социальные и рекреационные условия. Это может быть дополнительным фактором, вызывающим хроническое одиночество и самоизоляцию и, в конечном итоге, хроническое использование транквилизаторов как заменителя “значимой деятельности и социального взаимодействия”. Фактически, транквилизаторы служат “химическим ограничителем” или “заменителем” более безопасных, более эффективных и более гуманных способов терапии.”7 Депрессией страдают 10% людей в возрасте старше 65 лет.8 Однако, антидепрессанты здесь могут не быть подходящим решением. Трициклические антидепрессанты ассоциируются с сердечно-сосудистыми и холинолитическими реакциями, такими как сухость во рту и нечеткое зрение. Это делает их “непривлекательными для пожилых”.9 Опасные взаимодействия с продуктами питания и другими лекарствами, которые могут происходить у ингибиторов моноаминооксидазы (МАО), уже делают их лекарствами второй очереди при депрессии.10 Они могут быть особенно непригодными для пожилых людей. Поиск более эффективных и безопасных антидепрессантов для пожилых людей в качестве решения выразился в определенном принятии медиками более нового поколения антисеротониновых веществ. Предстоит еще установить роль таких препаратов, как флуоксетин (Прозак) и сертралин. Источники:
|
Длительное использование бензодиазепинов может вызвать психологические и церебральные нарушения [22]. Даже временный прием бензодиазепинов может спровоцировать длительные, иногда необратимые церебральные изменения. Ученый-невролог проф. Дэвид Грэхэм-Смит [David Grahame-Smith] утверждает: “как опыт изменяет наше будущее поведение, так же это делают лекарства” [23].
Один исследователь сказал, что эффект бензодиазепинов более короткого действия, таких как альпразолам (Ксанакс у фирмы Upjohn), может вызывать “фундаментальные изменения в гомеостазе [тенденции к химическому равновесию] мозга”. Для восстановления функции мозгу может потребоваться от 6 до 18 месяцев после прекращения приема лекарства [24].
Некоторые комментаторы даже выдвигали аргументы против использования бензодиазепинов при сильной тревоге и нарушениях сна. Они утверждают, что бензодиазепины просто не дают желаемого эффекта и причиняют больше вреда, чем пользы, так как в конечном итоге вызывают состояние тревоги и бессонницу. Гевин Эндрьюз [Gavin Andrews], профессор психиатрии из Австралии, говорит, что “бензодиазепины не излечивают никаких тревожных состояний – они подавляют симптомы, которые при отмене препарата могут вернуться” [25]. Это мнение подкрепляется высказыванием британского профессора психиатрии Сэмуэля Коуэна [Samuel Cohen]: “Настало время ясно сказать, что эти препараты бесполезны при лечении состояния тревоги” [26].
Женщины и психотропные лекарства
Многие исследования показывают, что женщинам во всей Европе и Северной Америке назначают в два раза больше транквилизаторов, чем мужчинам.1 Нередки случаи, когда женщины, которым по какой-то причине назначался краткий курс транквилизаторов, по-прежнему принимали этот препарат 10 или 20 лет спустя.2 В США более двух третей рецептов на антидепрессанты выписываются женщинам.3 Существует много мнений о том, почему женщинам назначают больше психотропных препаратов. Упрощенные ответы на этот вопрос можно получить из некоторых исследований, где показано, что женщины больше мужчин подвержены риску развития психиатрических проблем;4 и других работ, где высказывается предположение, что женщины жалуются больше, чем мужчины.5 Однако, оба этих объяснения могут скрывать более фундаментальные проблемы, связанные со статусом женщины в обществе. Женщины чаще, чем мужчины работают на низкооплачиваемых работах вне дома, или работают в изолированных условиях на дому. Также причинами могут быть отсутствие детских дошкольных учреждений, неравное распределение обязанностей по уходу за детьми в семье, и разрыв связей, обеспечивавших поддержку в традиционной семье. Во многих странах все больше семей возглавляет женщина, которая сама воспитывает детей и обеспечивает основной доход в семье. Многие из этих семей живут в условиях социальной несправедливости и бедности – всех тех факторов, которые способствуют возникновению тревоги, стресса и депрессии.
Отношение врачей также может способствовать тому, что женщины получают больше психотропных лекарств. Врачи часто воспринимают жалобы женщины на ее физическое состояние как что-то имеющее психологические корни и, как следствие, назначают лекарство, влияющее на беспричинные смены настроения.4 Ситуацию усугубляют те образы, которые используются во многих материалах для рекламирования психотропных лекарств. Женщины чаще изображаются как страдающие диффузными эмоциональными симптомами, тогда как мужчин показывают испытывающими тревогу в результате работы или сопровождающего соматического заболевания.6 В США промоционный материал фирмы Pfizer для выпуска на рынок ее нового антидепрессанта под названием золофт (Сертралин) отображает женщину 30-40 лет, которая может перейти “от депрессии… в гущу событий” в результате использования лекарства.7 Часто акцентируется помощь женщине в интересах ее семьи: “лечение для одной… польза для шестерых” – так была выражена эта идея в одной рекламе с фотографией семьи, центральное место в которой отводилось матери.8 Многим женщинам сложно получить поддержку для прекращени приема лекарств. В последние годы важным шагом в правильном направлении стало образование во многих странах групп самопомощи, в которых женщины получают поддержку для постепенного отказа от транквилизаторов. Однако более эффективными были бы действия с целью предотвратить неподходящее и чрезмерное назначение лекарств для женщин; и обеспечить, чтобы транквилизаторы перестали использоваться как средство для решения социальных проблем. Источники:
|
Чрезмерное назначение
За последние годы на рынок поступило не менее 25 типов бензодиазепинов [27]. Но практически невозможно выбрать из них наиболее подходящий с точки зрения либо безопасности, либо эффективности. “Что касается истинных различий между таблетками с разными этикетками, то они настолько трудноуловимы, как разница между кирпичом и половиной кирпича” [28].
Имея в своем распоряжении так много фирменных препаратов, поощряя мышление под девизом “на каждую хворь есть таблетка”, врачи стали не только чрезмерно назначать лекарства, но и чрезмерно ставить диагнозы – искать сходство между жалобами пациента и описаниями симптомов из рекламы последней новинки группы бензодиазепинов. Как говорит один комментатор, “неизвестно, помешаны ли наши пациенты на лекарствах, но вот врачи безусловно помешаны на диагнозах [29].” (В рамке приводятся некоторые их многих причин, по которым людям назначались бензодиазепины.)
Причины, по которым людям назначались транквилизаторы
|
В правильных руках, в правильной дозировке, в течение правильного периода времени бензодиазепины могут быть полезными. Они могут дать человеку ценную передышку во времени, когда эмоциональный кризис становится невыносимым. Однако мощная цепочка производства, продвижения и прописывания сильно искажает надлежащее использование этих лекарств.
В Великобритании Комитет по безопасности медикаментов [Committee on Safety of Medicines] рекомендует использовать бензодиазепины только для краткосрочного (не более 2-4 недель) облегчения состояния тревоги или бессонницы, которые являются тяжелыми, инвалидизирующими или подвергают человека экстремальному или непереносимому дистрессу. Использование их для “слабой” тревоги является неправильным и неподходящим [30].
К сожалению, неправильное использование путем чрезмерного назначения широко распространено. В Великобритании существует “ужасающая клиническая практика” со стороны некоторых медиков, которые не пытаются поставить соответствующий диагноз, пока не пропишут бензодиазепины [31]. Обнаружилось, что в одном британском медицинском учреждении за трехмесячный период вплоть до 73% врачей общей практики и 68% консультантов назначили психотропный препарат подросткам 17 лет или еще моложе [32]. В Южной Африке одно сообщение заканчивалось таким выводом:
«Невозможно утверждать, что большинство пациентов данной больницы, которым были назначены бензодиазепины в качестве анксиолитиков, испытывали сильную тревогу. Следовательно, использование этих соединений в данном контексте необоснованно» [33]
Во Франции, фармацевты считают, что врачи слишком легко поддаются требованиям пациентом и чрезмерно назначают бензодиазепины для снятия легких состояний тревоги и “плохо определяемых симптомов и состояний болезни”, таким образом “находя прибежище в рецепте” [34]. Исследование, проведенное в 1990 г. в Барселоне, Испания, обнаружило широко распространенное чрезмерное использование психотропных препаратов, две трети из которых составляли бензодиазепины [35].
В Канаде в середине 1980-х гг. примерно один из десяти человек использовал диазепины по крайней мере раз в год. Из этого числа людей опять-таки один из десяти продолжал использовать их больше одного года [36]. В Великобритании в 1985 г. более 23% населения принимали транквилизатор по крайней мере один раз в год. Из них 35% (3,5 миллиона людей) принимали транквилизаторы в течение четырех месяцев и дольше – то есть тогда, когда лекарства уже не помогают, и гораздо дольше, чем они обычно должны назначаться [37]. В 1987 г. в Великобритании было выписано 25 миллионов рецептов на бензодиазепины: 15 миллионов для использования в качестве снотворного и 10 миллионов – для снятия тревоги [38].
Но не только врачи и пациенты “помешаны” на бензодиазепинах. Цепочка зависимости тянется и к фармацевтическим компаниям. Многие компании, сбывающие бензодиазепины, в значительной степени рассчитывают на прибыль от своих продуктов и пропорционально инвестируют средства в маркетинг и сеть торговых агентов с целью обеспечить постоянный приток доходов [39]. Когда был поднят вопрос о безопасности продукта триазолама фирмы Upjohn под названием гальцион [Halcion] (подробная информация – в рамке), снижение объема продаж этого продукта уменьшило общую прибыль от деятельности компании на 2% за первые девять месяцев 1992 г. [40].
| Гальцион: скандал?
К концу 1970-х гг. возросла озабоченность по поводу побочных эффектов, сходных с похмельем, которые вызывали бензодиазепины более длительного действия. Фирма Upjohn выпустила снотворное краткосрочного действия, триазолам, которое продавала под названиями “гальцион” [На1сion] или “coмиз” [Somese]. В материалах по продвижению говорилось, что “когда краткосрочные проблемы вызывают бессонницу, триазолам позволяет пациентам разобраться с ними после хорошего сна.” В отличие от лекарства, которое не накапливалось в организме, быстро стали накапливаться сообщения о его побочных эффектах. В появившемся вскоре сообщении из Голландии говорилось, что триазолам может вызывать острый психоз, паранойю и спутанность сознания. Это повлекло запрет лекарства голландским правительством в середине 1979 г. В 1990 г. лекарство было опять допущено к сбыту в Нидерландах в уменьшенной дозировке. В других странах споры разгорались и утихали. В разных уголках мира появлялись сообщения о потере памяти, спутанности сознания, эксцентричного и нетипичного поведения. Профессор Иэн Освальд [Iаn Oswald], специалист в области нарушений сна, сказал в 1982 г., что комбинация короткого периода полураспада и длинных интервалов между дозами вызывала дневную тревогу.1 Проблемными также сочли толерантность снотворного действия лекарства и возврат тревоги как реакции на прекращение приема лекарства. Спустя семь лет И. Освальд заявил, что Upjohn не провела должного исследования этих эффектов в длительных испытаниях. Он утверждал, что триазолам “не должен был попасть в продажу”.2 Другие критики согласились с этим, доказывая, что это лекарство изначально не является эффективным снотворным, и что свидетельства его побочных эффектах только подтверждали его нежелательность. “Социальные последствия и даже криминогенный потенциал триазолама пугает.”3 Именно возможная связь между этим лекарством и криминогенным поведением привела к широкому отражению этих опасений в прессе в 1991 г. Г-жа Айло Грундберг [Ilо Grundberg], обвиненная в США в убийстве, была оправдана после того, как она заявила, что использование гальциона привело ее к насильственным действиям и убийству своей матери в 1988 г. Затем она подала иск против Upjohn, и дело было урегулировано вне суда. Некоторые из представленных свидетельств указывали на то, что в докладе об одном из ранних клинических испытаний лекарства были допущены ошибки, в результате которых преуменьшалась возможность серьезных психологических побочных действий. После рассмотрения этой информации британский Комитет по безопасности медикаментов [CSM] попросил Upjohn изъять препарат из обращения. Когда компания отказалась, CSM отозвал лицензию на его использование. Это послужило толчком для волны отзывов лицензий по крайней мере в 13 других странах.4 В апреле 1993 г Комиссия по вопросам медикаментов в Великобритании, которая является консультативным органом Министерства здравоохранения, рекомендовала восстановить прежний статус гальциона.5 Однако правительство Великобритании решило не выпускать лекарство на британский рынок из-за опасений насчет его безопасности.6 В нескольких других странах препарату было разрешено остаться на рынке, но в пониженной дозировке. И все же, недостаточно доказательств для обоснования утверждений, что триазолам имеет явные преимущества перед другими лекарствами своего класса. Редакционная статья в British Medical Journal подчеркивает, что нарушения памяти, психиатрические расстройства и рецидивирующая бессонница “более типичны” для триазолама, чем для других бензодиазепинов. В статье делается вывод, что “триазолам не имеет убедительных исключительных преимуществ, которые перевешивают его риск”.7 Грэм Дьюкс [Graham Dukes], профессор исследований в области фармацевтической политики в Гронингенском университете, называет дело с гальционом “одним из фармацевтических скандалов нашего века, одним из тех, которые лишь сейчас, с большим запозданием, выходят наружу. Это скандал, потому что он подрывает целую систему, на которой базируется безопасность пациентов в отношении лекарств – систему доверия”.8 Ссылки:
|
Лебеди и плюшевые мишки: новое поколение
Фармацевтическая промышленность развивает коммерческий успех бензодиазепинов при помощи новой волны продуктов. Об одном из них, буспироне (Буспар фирмы Bristol-Myers), говорится, что его “также легко прекратить принимать, как начать” [41]. Эта идеализированная мысль выразилась в рекламе, изображающей диспетчера полетов, которому была необходима “анксиолитическая терапия, но и ясность ума как элемент его работы” или другой рекламе – в образе лебедя, спокойно плывущего по гладкой воде: “Противотревожная терапия в чистом виде”.
 Реклама Rhone-Poulenc ее препарата зимован (зопиклон), The Lancet, 17 августа 1991 |
В рекламе утверждалось, что не было обнаружено доказательств потенциальной зависимости или злоупотребления. Но, возможно, прошло еще слишком мало времени. “Нам требуется гораздо больше информации о его долгосрочной пользе и риске”, – так говорится в одном руководстве по использованию лекарств [42]. В США в тексте информации о продукте ясно указывается, что “клинические испытания в контролируемых условиях не показали эффективности буспирона в период свыше трех или четырех недель” [43].
Большинств учебников также проигнорировало потенциально опасную проблему с буспироном. В отличие от слабых транквилизаторов, он влияет на рецепторы допамина, препятствуя их деятельности. Известно, что подавление деятельности допамина нейролептиками или сильными транквилизаторами, такими как хлорпромазин (Ларгактил) вызывает запоздалую дискинезию (повторяющиеся движения рук, запястий, губ, языка и челюстей). Хотя механизм действия буспирона отличается от нейролептиков, “его действие достаточно похоже, чтобы поднять красный флажок” [44].
Другие новые лекарства, такие как Зопиклон (Зимован фирмы Rhone-Poulenc) рекламируются как более безопасные, чем бензодиазепины. “Спите спокойно … проснитесь отдохнувшим”, – объявляет реклама с симпатичным плюшевым медвежонком. Основываясь на нескольких клинических испытаниях, в рекламе утверждалось, что “при клиническом использовании не было обнаружено доказательств возникновения зависимости”. Однако редакционная статья в журнале Lancet 1990 г. подвергла резкой критике кампанию по продвижению, указывая, что утверждения относительно зависимости были “настолько неточными, что граничили с безответственными” [45]. Только спустя год после появления препарата на британском рынке, Комитет по безопасности медикаментов опубликовал сообщение, в котором на основе отмеченных побочных эффектов привлекалось внимание к риску возникновения зависимости при длительном использовании зопиклона [46]. Безответственная неточность продолжается: в октябре 1992 г. в Малайзии реклама продукта фирмы Rhone-Poulenc Имована (название Зопиклона для Азии) в DIMS – основном руководстве по назначению – убеждала врачей, что “не было отмечено никаких серьезных побочных эффектов” [47].
В РАЗВИВАЮЩИХСЯ СТРАНАХ
На этом примере видно, что если в промышленно развитых странах существуют проблемы с психотропными средствами, то ситуация в развивающихся странах обычно гораздо хуже. Согласно Всемирной Организации Здравоохранения (ВОЗ), рациональное использование бензодиазепинов и других психотропных лекарств осложняют следующие факторы:
- чрезмерное использование психотропных средств для контроля “беспокойных” пациентов, когда в лечебных учреждениях не хватает персонала;
- использование неподходящих психотропных препаратов из-за трудностей в постановке диагноза, вызванных ограниченными ресурсами;
- продажа на рынке химических веществ из нелегальных источников; и
- неоправданно низкая дозировка или короткий курс лечения вследствие финансовых ограничений [48].

Roche рекламирует стандартное использование своего препарата дормикума (мидазолама) в качестве снотворного, Малайзия, DIMS, октябрь 1988 |
Еще одним осложняющим фактором является повсеместное наличие психотропных лекарств без рецепта.
Другая проблема заключается в плохом качестве информации об этих лекарствах. В конце 1988 г. утверждения в отношении бензодиазепинов при продвижении их в Пакистане были названы одним британским врачом как “вводящие в заблуждение… если эти утверждения справедливы, то британские врачи и их пациенты проглядели революцию в терапии” [49]. Фирма Sandoz заявляла, что пациенты, принимающие ее ресторил (фирменное название темазепама), “не испытывают лекарственной зависимости”, а фирма Parke-Davis не только обвиняла пациента в проблеме лекарственной зависимости, но и убеждала врача, что с ее препаратом верстаном (фирменное название празепама) этого не могло произойти, потому что это лекарство “может быть полезным для определенных пациентов, склонных к неправильному использованию лекарств.” Аналогично в конце 1988 г. фирма Roche убеждала врачей не волноваться в отношении простоты и безопасности ее препарата Дормикума (мидазолама), описывая это лекарство как “стартер сна: выключи свет… включи сон”. В Перу в 1991 г. фирма Multifarma продвигала на рынок свой препарат Альпаз (альпразолам) в качестве терапии практически любого состояния повседневной жизни. Она обещала облегчение таких состояний как: |
- “синдром современной женщины” – страдающей от того, что все больше надо беспокоится о своей работе, о возрастающей нагрузке, эмоциональных переживаниях и стрессах;
- “синдром сегодняшнего мужчины” – которого беспокоит будущее, возрастающая ответственность, фрустрация при неудачах в достижении своих целей, финансовые проблемы и стрессы;
- “синдром домохозяйки” – которую беспокоит образование детей, большой объем работы, финансовые проблемы, страх, что дома произойдет авария или ограбление; и
- “синдром пожилых” – которые испытывают страх перед одиночеством, беспокоятся о своем здоровье и будущем, ограничены в средствах и испытывают недостаточное внимание.
При таком продвижении на рынок неудивительно, что рынок снотворных и транквилизаторов в Перу достиг 5,4 миллиона долларов США [50].
МЕДИКАЛИЗАЦИЯ ЖИЗНИ
Такая “медикализация жизни” помогает продавать больше лекарств. В одном докладе говорится о “поощрении” фармацевтической промышленностью “симптоматического назначения” [51]. Как бы ни называлось это явление, чрезмерное использование лекарств дает удобное решение для многих медицинских работников, которые просто не могут посвятить достаточно времени своим больным. Возможно, многие люди просто нуждаются в сочувствии и возможности с кем-то поговорить. Если эта потребность остается нереализованной из-за изоляции, бедности или других причин, тогда на врача или медицинского работника смотрят как на людей, способных помочь распутать сложный узел проблем. Однако врач или медицинский работник часто не в силах ничего изменить. Удивительно ли, что в условиях ограниченного времени и все возрастающего количества сильнодействующих лекарств, обещающих чудесные результаты, объем продаж этих продуктов растет?
Предшественники современных психотропных лекарств часто описывались как химические смирительные рубашки, которые дают возможность держать трудных пациентов под контролем при помощи методов, казавшихся на первый взгляд более гуманными. По-прежнему сохраняются опасения, что современные химические вещества все же могут использоваться как инструменты контроля или как заместители социальных контактов и индивидуального ухода, которые часто необходимы при решении психологических проблем. Беспокоит факт высокого потребления психотропных средств пожилыми людьми и женщинами (смотри тексты в рамке). Лекарства могут служить средствами для ослабления состояния тех людей, которые, возможно, и так уже ощущают воздействие какой-либо социальной несправедливости в общесте.
По словам одного ведущего психиатра, “можно понять, что некоторые люди хотят попытаться решить свои проблемы при помощи психиатрических или рекреационных лекарств, но следует ли врачам одобрять этот опасный и пораженческий путь как форму медицинского лечения? Как терапевты и психотерапевты, мы должны укреплять в наших пациентах веру в себя и в свои способности одержать победу над пугающими их эмоциями. Мы должны помочь им преодолеть тревогу через понимание самих себя, при помощи лучшего самоконтроля своей психики и действий, более смелых отношений и более успешных принципов бытия [52].”
Психиатр-консультант Брайан Боллингер [Brian Ballinger] утверждает: “Сейчас следует акцентировать больше внимания на лечении нарушений сна и состояния тревоги без использования лекарств [53].”
КОНТРОЛИРУЯ БЕНЗОДИАЗЕПИНЫ
Несколько стран выступили с инициативой по ужесточению контроля за бензодиазепинами. Длительное время правительство Норвегии, ограничивая число лицензируемых фармацевтических продуктов, служило образцом в реализации концепции ВОЗ, согласно которой акцент делается на основных лекарственных средствах. Для того, чтобы продукт мог получить лицензию на сбыт, он должен был быть более эффективным, чем уже имеющиеся на рынке аналоги, и отвечать реальной медицинской потребности [54]. Но даже в таких условиях, как выразился один комментатор, количество бензодиазепинов (10) и антидепрессантов (9) на рынке можно было бы сократить вдвое без какого-либо ущерба для терапии [55].
В апреле 1985 г. правительство Великобритании издало ограниченный перечень лекарств, которые можно было назначать в системе национальной службы здравоохранения в семи терапевтических областях, включая бензодиазепины в качестве снотворных. Это было сделано как для экономии денег, так и с целью ввести более рациональное назначение [56]. Первоначально планировалось ограничить назначение врачами бензодиазепинов лишь тремя из семнадцати продуктов, имевшихся тогда на британском рынке. Однако в результате сильного лоббирования со стороны фармацевтической промышленности перечень был расширен, и в него вошли еще 6 бензодиазепинов [57].
Эта концепция ограниченного перечня часто применяется также на уровне больницы или клиники. Многие больницы в разных странах имеют свои собственные варианты ограниченных перечней – фармацевтические справочники (формуляры), которые помогают им выбрать самые безопасные, наиболее эффективные и обычно наименее дорогие лекарства [58].
Одна британская больница разработала политику с целью обеспечить, чтобы во время пребывания в больнице не появлялись новые лекарственные наркоманы, и чтобы люди, уже имеющие зависимость от лекарств, как можно быстрее и безопаснее были избавлены от нее. Бензодиазепины назначались только в случае явной необходимости, но ни в коем случае не для пожилых. Ни одного пациента не выписывали с запасом медикаментов, превышающим трехдневную потребность. Активно поощрялись средства, альтернативные бензодиазепинам [59].
В США некоторые штаты предприняли попытку ограничить использование бензодиазепинов в законодательном порядке. Решением штата Нью-Йорк, вызвавшим противоречивые отклики, бензодиазепины были подчинены мерам регламентирующего контроля, которые до этого применялись к опиатам, барбитуратам и амфетаминам. Среди благих целей такой политики была также надежда сократить ненадлежащее назначение. В течение первого года действия было отмечено снижение количество рецептов на бензодиазепины на 27-53% [60]. Однако критики этой схемы указывают на возросшее использование других психотропных лекарств [61]. Споры об эффективности Нью-йоркской схемы продолжаются. В любом случае, это напоминает о том, что невозможно использовать стратегию, не достаточно продуманную с точки зрения мотивов, целей и выполнения. Не будет реальных перемен, если просто частично устранить проблему, не обеспечив действенных альтернатив: немедикаментозную терапию тревоги, лучшую долгосрочную социальную политику для населения.
Антидепрессанты
Многие формы депрессии основаны на череде самых разных факторов, от “хандры” до неспособности справиться с жизненной ситуацией и стремлением к самоубийству. Слишком часто весь этот спектр состояний лечится лекарствами – независимо от того, является ли такая терапия рациональной.
Установить такие формы депрессии, при которых будет полезна фармакотерапия, не всегда легко. Социальные, экономические и физические факторы – все они могут играть роль в развитии депрессии. Только после того, как будет установлена природа симптомов и причины депрессии, можно рассматривать лечение антидепрессантами [62].” Возможно, одним пациентам нужна индивидуальная или групповая психотерапия, у других результат даст консультация специалиста или лекарства, некоторые просто хотят новый дом и чек на 50 тысяч фунтов стерлингов, другие желают новую жену или мужа, – их всех необходимо научить расслабляться [63].” Кроме того, 30% людей может помочь плацебо [64], а спонтанное улучшение при депрессии наступает по крайней мере у одной четверти людей в течение первого месяца или около того, а у половины или больше пациентов – в течение нескольких месяцев [65].
Тем не менее антидепрессанты – популярные лекарства. В США они занимают второе место по частоте назначения после транквилизаторов: в год врачи выписывают не менее 34 миллионов рецептов [66].
Существуют три основных типа антидепрессантов: трициклические и другие циклические производные, которые используются наиболее широко; ингибиторы моноаминооксидазы (МАО); и более новые лекарства второго поколения, такие как тразодон, флуоксетин и сертралин.
Многие антидепрессанты имеются на рынке вот уже более трех десятилетий. Среди них – трициклические имипрамин (Тофранил) и амитриптилин (Домикал, Элавил), и ингибитор МАО транилципромин (Парнат). В конце 1950-ых гг. они заняли место стимуляторов, таких как амфетамины. Несмотря на манипуляции с основным трициклическим ядром, которые привели к созданию многих различных лекарств, общий спектр эффективности антидепрессантов не изменился [67]. Или, по словам одного врача, “с 1958 г., когда сообщили об эффективности имипрамина (тофранила) при депрессии, не было сколько-нибудь широких сообщений о большей эффективности какого-либо из других антидепрессантов” [68].
Фармацевтическая промышленность выдвигает аргументы, что широкое использование различных, но в сущности похожих лекарств, позволяет врачу выбрать самое подходящее из них на основании индивидуальной реакции пациента. Одним из методов отбора является отбор на основании побочных эффектов. Однако многообразие лекарств не дает большого выбора. Все трициклические производные вызывают холинолитические эффекты: сухость во рту, нечеткость зрения, запоры, затрудненное мочеиспускание. В число других эффектов входят: седативный эффект, провоцирование эпилептического припадка, дрожь, тошнота, гипомания и спутанность сознания. Также сообщалось о сердечно-сосудистых реакциях, включая низкое кровяное давление [69].
Один психиатр идёт в своих высказываниях еще дальше: “доказательство их [трициклических производных] пользы в действительности весьма непрочны… Они отупляюще действуют на сознание… дают седативный эффект… могут вызывать реакции абстиненции… заканчиваются смертью при передозировке… Они во многом являются замаскированными нейролептиками… Когда человек пытается прекратить их принимать, холинергическая система отдает сильным рикошетом, что затрудняет отказ от них [70].” Этот синдром зависимости сам по себе уже является достаточной причиной для осторожности при использовании антидепрессантов.
Ингибиторы МАО также могут вызывать сильные побочные эффекты. “Потенциально токсичные эффекты МАО-ингибиторов более разнообразны и являются потенциально гораздо более серьезными, чем таковые у большинства других групп терапевтических средств, используемых в лечении психиатрических больных [71].” Они опасно взаимодействуют со многими продуктами питания и с другими лекарствами, вызывая резкое повышение давления крови [72]. Должна соблюдаться особая диета. К менее серьезным побочным эффектам относятся: головокружение, головная боль, задержка эякуляции и мочеиспускания, запоры, утомляемость, сухость во рту, нечеткое зрение и кожные сыпи [73]. Прекращение приема лекарства – как и других антидепрессантов – должно быть постепенным. Внезапное прекращение может вызвать ряд симптомов, включая тошноту, рвоту, потерю аппетита, головную боль, бессонницу и тревогу [74]. Бессонница и тревога могут случаться, даже если происходит постепенное прекращение приема лекарства [75].
Хотя общепринято мнение, что ингибиторы МАО “по-видимому, не являются лучшими средствами для большинства психотических депрессий”, они по-прежнему находят ограниченное применение для определенных пациентов с “нетипичными” симптомами [76]. Тем не менее, сложности с ингибиторами МАО и первыми трициклическими производными послужили стимулом для исследований по созданию новых лекарств.
НОВОЕ ПОКОЛЕНИЕ: ПРОРЫВ ИЛИ СРЫВ?
В январе 1988 г. фирма Eli Lilly выпустила одно из этих новых лекарств флуоксетин (фирменное название – Прозак). Журнал Newsweek сразу же посвятил этому событию статью на странице обложки, где этот препарат назывался “лекарством-прорывом при депрессии”. Даже некоторые врачи принимали его – просто потому, что в результате чувствовали себя лучше [77].
К 1990 г. объем продаж прозака составлял 600 млн. долларов США [78], и к 1992 г. достиг свыше 1 млрд. долларов, сделав этот препарат одним из ведущих 15 по объему продаж [79]. Согласно данным, четыре миллиона людей во всем мире лечились прозаком [80]. Массовое использование этого лекарства не соответствовало мнению специалистов о нем: “более новые препараты не более эффективны, чем стандартные трициклические лекарства [81].”
Шумиха вокруг прозака во многом объяснялась тем, что лекарство действовало иначе, чем продукты первого поколения. Полагали, что поскольку оно влияет на нейротрансмиттер серотонин, это сделает его воздействие более избирательным. Такая точка зрения чревата опасностью: “Не следует успокаивать себя мыслью, что прозак является избирательным для серотонина. Любое такое биохимическое вмешательство выбивает из устойчивого состояния мозг – целостный орган, наделенный гармонией и равновесием, выходящими за пределы нашего понимания [82].”
Хотя он рекламировался как более безопасная альтернатива, флуоксетин может вызывать сильные побочные эффекты, такие как неконтролируемые движения, неуместная секреция антидиуретического гормона, сывороточная болезнь, нарушение половой функции, заикание, тик, потеря слуха, маниакальные эпизоды, параноидальные реакции и интенсивную тягу к самоубийству. Он также опасно взаимодействует с другими психотропными лекарствами [83].
Сообщения о повышенных тенденциях к самоубийству привлекли внимание к флуоксетину [84]. Хотя можно спорить, как это делала Eli Lilly, что сама депрессия вызывает суицидальные тенденции, ни один из этих пациентов не ощущал тягу к самоубийству до начала приема этого лекарства. В США против Lilly были поданы 70 исков, хотя ни один из них не дошел до суда. Lilly также предоставила свидетельства обвинения в тех делах, где ответчики-преступники утверждали, что использование прозака заставило их прибегнуть к насилию. Эти аргументы защиты были отвергнуты во всех 10 слушавшихся делах [85].
В сентябре 1991 г. на заседании Консультативного комитета по психофармакологическим лекарствам при FDA США было решено, что не имеется “достоверных доказательств” в пользу заключения, что использование антидепрессантов в целом и прозака в частности вызывает появление интенсификации суицидальных актов или других видов агрессивного поведения [86]. Однако такое безоговорочное мнение разделяли не все члены комитета, некоторые из которых внесли предложение, что “может потребоваться дальнейшее исследование для выявления потенциальных пациентов группы высокого риска” [87].
Хотя много пациентов принимали флуоксетин в течение длительного времени, проверка его эффективности в контролируемых испытаниях продолжительностью более 4-5 недель не проводилась. Его долгосрочная польза и влияние возможной абстиненции не подвергались достаточному анализу. Еще одним фактом, вызывающим озабоченность, является его профиль побочных реакций, который похож на другие лекарства, изъятые из клинической практики по соображениям безопасности, такие как зелмид фирмы Astra (Зимелдин), меритал фирмы Hoechst (Номифенсин) и триптофан.
Чрезмерное использование флуоксетина в результате вводящих в заблуждение промоционных материалов может вызвать “избыток серьезных побочных эффектов” [89].
Роль более нового поколения антидепрессантов – быть альтернативными препаратами второй очереди, когда более ранние лекарства не оказывают эффекта у пациентов с тяжелой депрессией. “Поэтому трудно в перспективе представить себе широкое использование флуоксетина… Вновь появляющиеся данные о недавно введенных в практику антидепрессантах напоминают нам, что только несколько из них являются поистине новаторскими [90].” В целом, “ни в одном случае не было доказано, что эффективность нового антидепрессанта превышает таковую у трнцикличсских препаратов” [91]. Кроме того, по-прежнему появляется новая информация о побочных эффектах. В таблице 27.2 обобщена такая информация в отношении некоторых из более новых антидепрессантов.
Таблица 27.2. Побочные эффекты некоторых более новых антидепрессантов
| Лекарство | Комментарий |
| вилоксазин | антидепрессивные эффекты мало отличаются от таковых у стандартных лекарств; его пользу снижает тошнота, которая появляется с изменением дозировки |
| мапротилин | среди побочных эффектов – сыпь и судороги; требуется тщательное наблюдение |
| миансерин | сообщалось о нарушениях крови, таких как апластическая анемия и агранулоцитоз; случаи нарушения функции печени; требуется тщательное наблюдение |
| тразодон | отмечался приапизм (не исчезающая эрекция полового члена) |
| фпувоксамин | типичными эффектами являются тошнота и рвота, сообщалось о судорогах |
| флуоксетин | сообщалось о тошноте и более серьезных побочных эффектах; слишком рано для оценки |
| сертралин | слишком рано для оценки |
Источники: Feefy, J. (ed.), New Drugs, London, British Medical Journal, 1991, ррЗОЗ-5; ВМА and the Royal Pharmaceutical Society of Great Britain, British National Formulary, London, ВМА and The Pharmaceutical Press, No 23, Mar 1992, pp151-2.
Но есть и альтернативы лекарствам:
«Огромное большинство людей преодолевают депрессию, не прибегая к услугам психиатрии. Они достигают этого благодаря своей внутренней силе, с помощью чтения и размышления, дружбы и любви, работы и отдыха, религии, искусства, путешествия, домашних любимцев и с течением времени – всех тех безграничных способов, которые есть у людей для того, чтобы укрепить свой дух и преодолеть свои потери» [92].
Нейролептики
Многие миллионы людей как в психиатрических учреждениях, так и за их пределами лечатся нейролептическими средствами (сильными транквилизаторами или антипсихотиками) при таких состояниях, как шизофрения и другие тяжелые психиатрические расстройства. Эти лекарства несут в себе серьезный риск сильных побочных эффектов – включая запоздалую дискинезию – которая может быть необратимой [93]. Они “никоим образом не излечивают” состояния, при которых их используют; наоборот, лучше всего рассматривать их как средства, которые “могут сократить продолжительность приступа острого психоза и увеличить интервал времени между рецидивами” [94].
В одном из лучших учебников фармакологии указывается, что знания об использовании лекарств при психических и поведенческих нарушениях “находятся в стадии младенческого развития. Что касается фармакотерапии, практически ничего не известно о причинах психического заболевания или о том, сколько лекарств могут вызывать облегчение симптомов, хотя известно много фармакологических фактов… Кроме того, явно не хватает корректно поставленных терапевтических испытаний, которые существенно важны для определения того, что могут сделать лекарства” [95].
Другая важная идея заключается в том, что использование только этих лекарств “не создает оптимального лечения психотических пациентов. Важными медицинскими навыками являются неотложная помощь при острых состояниях, защита и поддержка психотических пациентов в острой стадии, а также овладение методами, применяемыми в их долгосрочном лечении и реабилитации” [96].
| Хотя эти лекарства должны применяться с осторожностью, характер их использования среди некоторых групп населения, таких как пожилые люди, позволяет предположить, что эти сильнодействующие препараты принимаются в весьма чрезмерных количествах. Шизофрения – наиболее распространенная причина для назначения нейролептиков. Однако, шизофрения и другие психозы встречаются у пожилых людей в гораздо меньшем масштабе. Тем не менее, например, в США примерно 750 тысяч людей старше 65 лет (не включая пациентов психиатрических больниц) регулярно используют нейролептические препараты, несмотря на то, что из общего числа жителей старше 65 лет, по статистике, шизофренией страдают менее одной восьмой (92 тысячи). Гораздо более 80% пожилых людей в США, принимающих нейролептики, используют их без всякой причины [97]. |

Sandoz в 1990 г. рекламирует нейролептик (тиодазин) для врачей в Индии для лечения таких симптомов, как «чувство неадекватности» и «нерешительность» |
Разрывая круг зависимости
История использования нейролептических средств показывает, что на нескольких различных этапах необходим регламентационный контроль. На клиническом уровне, необходимы корректно поставленные испытания новых лекарств, особенно среди групп наибольшего риска – пожилых людей и женщин. При выдаче разрешения на сбыт следовало бы учитывать потребность в лекарствах. Мог бы помочь лучший мониторинг побочных эффектов и более эффективное реагирование на них. Такую же пользу принесло бы более осторожное назначение, чтобы избежать использование лекарств в качестве паллиативного средства в тех случаях, когда требуется социальная помощь. Хорошим началом для этого могли бы стать строгие меры для обеспечения высококачественной информации и суровые санкции для промоционных материалов плохого качества.
Рекомендации к действию
- Следует запретить комбинированные продукты, содержащие барбитурат. Монокомпонентные барбитураты должны быть изъяты из обычного фармацевтического рынка, и их использование должно быть ограничено анестезией, определенными видами противосудорожной терапии и ограниченным использованием для пожилых пациентов, которые принимают их уже некоторое время.
- Транквилизаторы группы бензодиазепинов должны назначаться только для облегчения сильных симптомов тревоги, или для тяжелых нарушений сна, и при этом только в течение максимально короткого времени и в максимально низкой дозировке. Их использование для пожилых должно быть ограничено.
- Правительства должны ужесточить меры контроля, чтобы не допускать продажу транквилизаторов группы бензодиазепинов без рецепта. Особое внимание следует обратить на продвижение бензодиазепинов на рынок, чтобы не допустить стимулирования их чрезмерного использования.
- Следует разработать национальные и местные фармакологические справочники и руководства по терапевтической практике для лечения состояний тревоги, бессонницы и депрессии. Во всех возможных случаях должны поощряться немедикаментозные виды лечения.
- Правительствам и ассоциациям медицинских работников следует обеспечить наличие объективной информации для пациентов и медиков о рациональном использовании психотропных лекарств, включая адекватные предупреждения о риске образования зависимости от этих препаратов.
Источники




